หัวข้อ
- โรคกระดูกพรุนคืออะไร? ทำความเข้าใจ "ภัยเงียบ" ที่คุกคามสุขภาพกระดูก
- สัญญาณเตือนและอาการของโรคกระดูกพรุน: คุณกำลังเสี่ยงโดยไม่รู้ตัวหรือไม่?
- สาเหตุหลักของโรคกระดูกพรุน: ปัจจัยเสี่ยงที่ควบคุมได้และควบคุมไม่ได้มีอะไรบ้าง?
- ใครบ้างที่เสี่ยงโรคกระดูกพรุน? กลุ่มเสี่ยงที่ต้องเฝ้าระวังเป็นพิเศษ
- การวินิจฉัยโรคกระดูกพรุน: ตรวจมวลกระดูก (Bone Densitometry) สำคัญอย่างไร?
- แนวทางการรักษาโรคกระดูกพรุน: การใช้ยาและการรักษาที่ไม่ใช้ยา
- ป้องกันโรคกระดูกพรุนเริ่มต้นตั้งแต่วันนี้: 5 วิธีเสริมสร้างความแข็งแรงให้กระดูก
- อาหารต้านกระดูกพรุน: แคลเซียมและวิตามิน D แหล่งไหนดีที่สุด?
- ออกกำลังกายสำหรับผู้มีภาวะกระดูกพรุน: เน้นการลงน้ำหนักและการทรงตัว
- ผลกระทบของโรคกระดูกพรุนเมื่อเกิดภาวะกระดูกหัก: อันตรายที่ต้องระวังและการดูแลตัวเอง
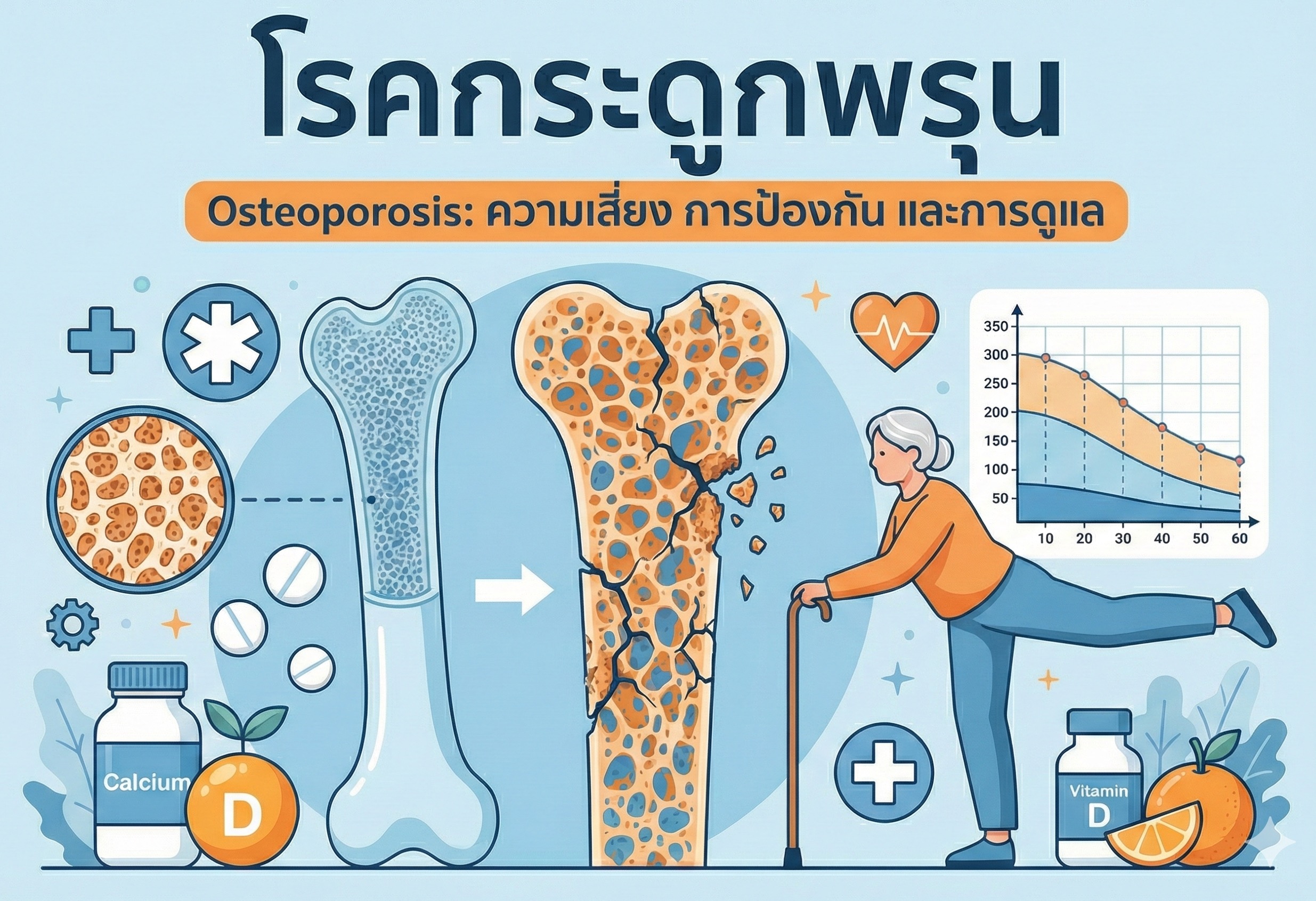
🦴 โรคกระดูกพรุนคืออะไร? ทำความเข้าใจ "ภัยเงียบ" ที่คุกคามสุขภาพกระดูก
โรคกระดูกพรุน (Osteoporosis) คือภาวะที่กระดูกมีปริมาณความหนาแน่นลดลงอย่างมาก ทำให้โครงสร้างภายในของกระดูกเสื่อมลง กระดูกเปราะบาง คล้ายฟองน้ำ และมีความเสี่ยงสูงที่จะเกิดการแตกหักได้ง่าย แม้จากอุบัติเหตุเล็กน้อย เช่น การหกล้มเบาๆ หรือแม้แต่การไอหรือจาม
โรคนี้ถูกขนานนามว่าเป็น "ภัยเงียบ" เนื่องจากในระยะเริ่มต้นผู้ป่วยมักจะ ไม่มีอาการ แสดงให้เห็นชัดเจน กว่าจะทราบว่าเป็นโรคก็มักจะเกิดภาวะกระดูกหักขึ้นแล้ว ซึ่งส่งผลกระทบต่อคุณภาพชีวิตอย่างรุนแรง
สถิติที่น่าสนใจ (เพื่อสร้างความตระหนัก):
- ปัญหาทางสาธารณสุขอันดับ 2 ของโลก: องค์การอนามัยโลก (WHO) รายงานว่า โรคกระดูกพรุนจัดเป็นปัญหาทางสาธารณสุขอันดับ 2 ของโลก รองจากโรคหัวใจและหลอดเลือด
- ความเสี่ยงในไทย: แพทย์เผยว่า คนไทยเสี่ยงเป็นโรคกระดูกพรุนสูงถึง 80-90% โดยเฉพาะผู้สูงอายุ
- กลุ่มเสี่ยงสูง: ผู้หญิง 1 ใน 3 และผู้ชาย 1 ใน 5 ที่มีอายุเกิน 60 ปี มีปัญหากระดูกพรุน
- ผลกระทบรุนแรงจากการหัก (ในไทย): ผู้สูงอายุที่มีภาวะกระดูกสะโพกหัก มีโอกาสเสียชีวิตถึง 20% ภายใน 1 ปี และ 40% ไม่สามารถกลับมาเดินได้ด้วยตัวเอง
🚨 สัญญาณเตือนและอาการของโรคกระดูกพรุน: คุณกำลังเสี่ยงโดยไม่รู้ตัวหรือไม่?
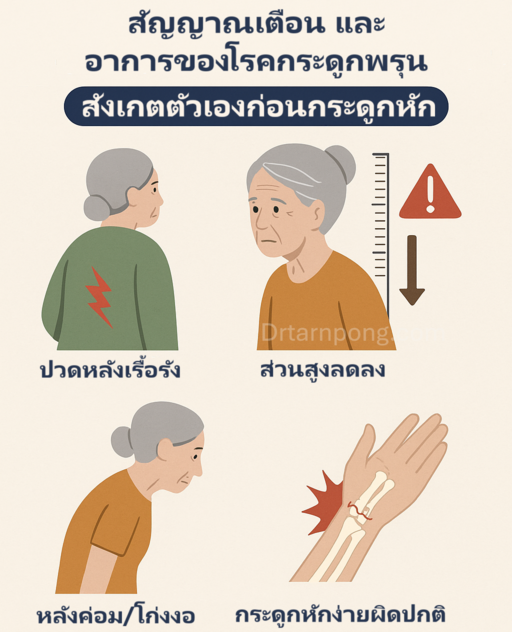
เนื่องจาก โรคกระดูกพรุน มักไม่มีอาการในระยะแรก การสังเกตสัญญาณเตือนจึงมีความสำคัญอย่างยิ่ง โดยเฉพาะในกลุ่มเสี่ยง (เช่น ผู้หญิงวัยหมดประจำเดือน และผู้สูงอายุ) อาการจะปรากฏชัดเจนเมื่อเกิดภาวะกระดูกสันหลังยุบตัวหรือกระดูกหักขึ้นแล้ว
สัญญาณเตือนและอาการที่ควรระวัง:
- ส่วนสูงลดลง: สังเกตว่าความสูงของคุณลดลงมากกว่า 4 เซนติเมตร เมื่อเทียบกับส่วนสูงสูงสุดที่เคยเป็น หรือลดลงมากกว่า 2 เซนติเมตร ภายใน 1-2 ปี ซึ่งเกิดจากกระดูกสันหลังยุบตัว
- ปวดหลังเรื้อรัง: โดยเฉพาะบริเวณหลังส่วนล่าง และอาการจะรุนแรงมากขึ้นเมื่อยืนหรือเดินนานๆ
- หลังค่อม/หลังโก่งงอ: เกิดจากการยุบตัวของกระดูกสันหลังหลายข้อ ทำให้โครงสร้างของร่างกายเปลี่ยนไป
- กระดูกหักง่ายผิดปกติ: นี่คือสัญญาณที่ชัดเจนที่สุด คือการที่กระดูกหักจากอุบัติเหตุที่ไม่รุนแรง (Low-impact fracture) เช่น หกล้มเบาๆ สะดุด หรือแม้แต่การบิดตัวอย่างรวดเร็ว โดยเฉพาะบริเวณ ข้อมือ กระดูกสะโพก และกระดูกสันหลัง
สถิติที่น่าสนใจ (เน้นความอันตราย):
- การหักของกระดูกสะโพก: เป็นอันตรายร้ายแรงที่สุด จากสถิติพบว่าอุบัติการณ์การเกิด กระดูกสะโพกหัก ในผู้สูงอายุคนไทยจะสูงขึ้นอย่างต่อเนื่อง (คาดการณ์จะสูงถึง 450-780 รายต่อแสนประชากรผู้สูงวัยในอนาคต)
- การวินิจฉัยล่าช้า: ผู้ป่วยโรคกระดูกพรุนมากกว่า 90% ไม่รู้ตัว ว่าตนเองเป็นโรค จนกระทั่งเกิดกระดูกหักเป็นครั้งแรก
🧐 สาเหตุหลักของโรคกระดูกพรุน: ปัจจัยเสี่ยงที่ควบคุมได้และควบคุมไม่ได้มีอะไรบ้าง?
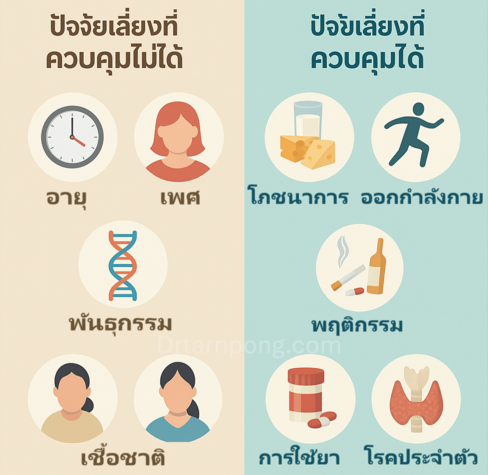
การทำความเข้าใจสาเหตุของ โรคกระดูกพรุน ช่วยให้เราสามารถปรับเปลี่ยนพฤติกรรมเพื่อลดความเสี่ยงได้ ปัจจัยเสี่ยงสามารถแบ่งออกเป็น 2 กลุ่มหลัก:
1. ปัจจัยเสี่ยงที่ ควบคุมไม่ได้ (Non-modifiable Risk Factors)
เป็นสิ่งที่ติดตัวมาตั้งแต่กำเนิดหรือเปลี่ยนแปลงไม่ได้ ทำให้ต้องเน้นการป้องกันและการตรวจคัดกรอง:
- อายุ: มวลกระดูกจะหนาแน่นที่สุดเมื่ออายุประมาณ 30 ปี หลังจากนั้นจะค่อยๆ ลดลงตามธรรมชาติ
- เพศ: ผู้หญิงมีความเสี่ยงสูงกว่าผู้ชาย เนื่องจากฮอร์โมนเอสโตรเจนที่ช่วยรักษามวลกระดูกจะลดลงอย่างรวดเร็วหลังวัยหมดประจำเดือน
- พันธุกรรม/ประวัติครอบครัว: หากมีญาติสายตรง โดยเฉพาะพ่อหรือแม่ มีประวัติเป็นโรคกระดูกพรุนหรือเคย กระดูกสะโพกหัก จะเพิ่มความเสี่ยงให้สูงขึ้น
- เชื้อชาติ: คนผิวขาวและคนเอเชียมีความเสี่ยงสูงกว่าเชื้อชาติอื่น
- โครงสร้างร่างกาย: ผู้ที่มีรูปร่างผอม น้ำหนักตัวน้อยกว่าเกณฑ์ (BMI ต่ำ) มักมีมวลกระดูกเริ่มต้นน้อยกว่า
2. ปัจจัยเสี่ยงที่ ควบคุมได้ (Modifiable Risk Factors)
เป็นพฤติกรรมหรือภาวะสุขภาพที่สามารถปรับปรุงแก้ไขได้เพื่อลดความเสี่ยง:
- โภชนาการ: ขาดแคลเซียม และ/หรือ วิตามิน D ไม่เพียงพอต่อความต้องการของร่างกาย
- ขาดการออกกำลังกาย: โดยเฉพาะการออกกำลังกายแบบมีแรงกระแทกหรือลงน้ำหนัก (Weight-bearing exercise)
- พฤติกรรมการใช้ชีวิต: การสูบบุหรี่ และ การดื่มแอลกอฮอล์/คาเฟอีนมากเกินไป (เครื่องดื่มเหล่านี้ขัดขวางการดูดซึมแคลเซียมและเพิ่มการขับออกทางปัสสาวะ)
- การใช้ยาบางชนิด: การรับประทาน ยาสเตียรอยด์ ติดต่อกันเป็นเวลานาน
- โรคประจำตัว: ภาวะฮอร์โมนไม่สมดุล (เช่น โรคไทรอยด์ทำงานมากผิดปกติ) หรือโรคเรื้อรังบางชนิด (เช่น โรคไตวาย โรคเบาหวาน)
สถิติที่น่าสนใจ (เน้นพฤติกรรม):
- การขาดแคลเซียมในไทย: คนไทยส่วนใหญ่ได้รับแคลเซียมจากอาหารไม่เพียงพอ ต่ำกว่าปริมาณที่แนะนำต่อวัน (ซึ่งควรอยู่ที่ประมาณ 1,000 มิลลิกรัม/วัน)
- การสูญเสียฮอร์โมน: ผู้หญิงวัยหมดประจำเดือนอาจสูญเสียมวลกระดูกอย่างรวดเร็วถึง 20% ภายใน 5-7 ปีแรกหลังหมดประจำเดือน
👩🦳 ใครบ้างที่เสี่ยงโรคกระดูกพรุน? กลุ่มเสี่ยงที่ต้องเฝ้าระวังเป็นพิเศษ
การระบุกลุ่มเสี่ยงชัดเจนจะช่วยกระตุ้นให้คนกลุ่มนี้ตระหนักและเข้ารับการ ตรวจมวลกระดูก (Bone Densitometry) ได้ทันเวลา กลุ่มที่ควรเฝ้าระวังเป็นพิเศษ ได้แก่:
- ผู้หญิงวัยหมดประจำเดือนและผู้สูงอายุ (มากกว่า 60 ปีขึ้นไป): เป็นกลุ่มหลักที่ฮอร์โมนเอสโตรเจนลดลง ทำให้การสลายกระดูกเร็วกว่าการสร้าง
- ผู้ที่เคยมีประวัติกระดูกหักง่าย: เคยหักจากอุบัติเหตุที่ไม่รุนแรง (Low-impact Fracture) มาก่อน
- ผู้ที่รับประทานยาสเตียรอยด์ต่อเนื่อง: เช่น ผู้ป่วยโรคข้ออักเสบรูมาตอยด์ หรือโรคแพ้ภูมิตัวเอง (SLE)
- ผู้ที่มีภาวะน้ำหนักตัวน้อยกว่าเกณฑ์: เนื่องจากไม่มีน้ำหนักมาช่วยกระตุ้นการสร้างกระดูกอย่างเพียงพอ
- ผู้ที่มีภาวะขาดแคลเซียม/วิตามิน D รุนแรง: ขาดสารอาหารสำคัญในการสร้างกระดูก
- ผู้ที่สูบบุหรี่จัดและดื่มแอลกอฮอล์เป็นประจำ: สารพิษขัดขวางการสร้างและเพิ่มการสลายกระดูก
สถิติที่น่าสนใจ (เน้นกลุ่มเสี่ยง):
- ผู้หญิงเทียบผู้ชาย: ในกลุ่มผู้สูงอายุที่อายุเกิน 60 ปี ผู้หญิงมีโอกาสเป็นโรคกระดูกพรุนสูงถึง 1 ใน 3 ในขณะที่ผู้ชายมีโอกาสอยู่ที่ประมาณ 1 ใน 5
- การไม่รู้ตัว: สถิติในประเทศไทยระบุว่า ผู้ที่มีความเสี่ยงสูงถึง 90% ไม่ทราบว่าตนเองเป็นโรคกระดูกพรุน จนกระทั่งเกิดภาวะกระดูกหัก
🔬 การวินิจฉัยโรคกระดูกพรุน: ตรวจมวลกระดูก (Bone Densitometry) สำคัญอย่างไร?
การวินิจฉัย โรคกระดูกพรุน ที่แม่นยำที่สุดคือการตรวจวัดความหนาแน่นของมวลกระดูก ซึ่งถือเป็น มาตรฐานทองคำ (Gold Standard) ในการวินิจฉัยโรคนี้
เครื่องตรวจวัดความหนาแน่นมวลกระดูก (DXA Scan หรือ DEXA Scan)
- DXA (Dual-energy X-ray Absorptiometry) คือการใช้รังสีเอกซ์พลังงานต่ำตรวจวัดความหนาแน่นของกระดูกบริเวณที่มีความสำคัญและเสี่ยงต่อการหักสูงสุด ได้แก่ กระดูกสันหลังส่วนเอว และ กระดูกสะโพก
- ขั้นตอนการตรวจ: สะดวก รวดเร็ว ใช้เวลาเพียง 5-10 นาที และได้รับปริมาณรังสีน้อยมาก ไม่ต้องงดน้ำหรืออาหารก่อนตรวจ
- ความสำคัญ: เป็นการตรวจที่สามารถระบุภาวะ กระดูกบาง (Osteopenia) ก่อนที่จะลุกลามเป็นโรคกระดูกพรุนเต็มตัว ทำให้สามารถเริ่มการป้องกันและรักษาได้ทันเวลา
การแปรผล (T-Score) เพื่อการวินิจฉัย:
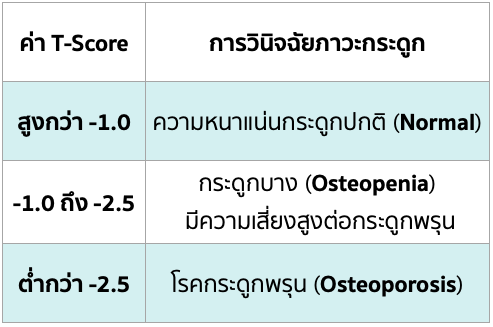
สถิติที่น่าสนใจ (เน้นความเสี่ยง):
- กระดูกหักจากกระดูกพรุน: ผู้สูงอายุที่มีภาวะกระดูกหักจากกระดูกพรุนมีจำนวนสูงถึงประมาณ 30,000 คนต่อปี ในประเทศไทย โดยตำแหน่งที่หักบ่อยที่สุดคือ ข้อมือ, ข้อสะโพก, และกระดูกสันหลัง
- การเพิ่มขึ้นของอุบัติการณ์: คาดการณ์ว่าอุบัติการณ์ของ กระดูกสะโพกหัก ในผู้สูงอายุคนไทยจะเพิ่มขึ้นสูงถึง 450-780 รายต่อแสนประชากร ผู้สูงวัยภายในปี พ.ศ. 2568
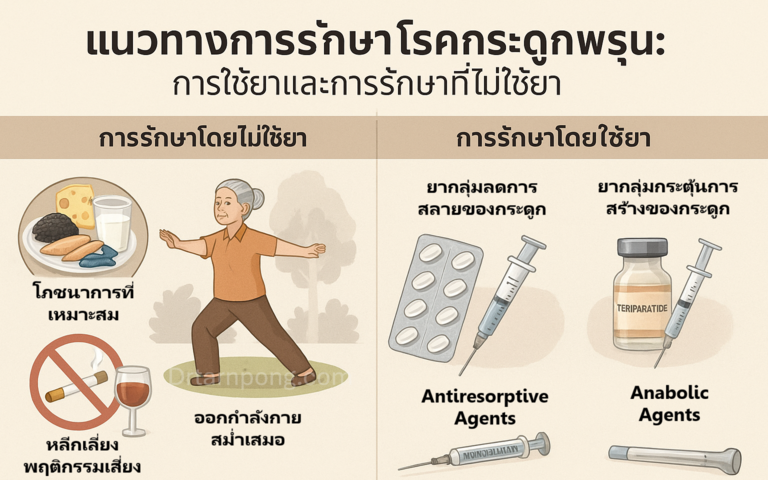
💊 แนวทางการรักษาโรคกระดูกพรุน: การใช้ยาและการรักษาที่ไม่ใช้ยา
แนวทางการรักษาโรคกระดูกพรุนต้องทำควบคู่กันไปทั้งการปรับพฤติกรรมและการใช้ยาตามคำแนะนำของแพทย์ เพื่อ ลดการสลายกระดูก กระตุ้นการสร้างกระดูก และที่สำคัญที่สุดคือ ป้องกันการเกิดกระดูกหัก
1. การรักษาโดยไม่ใช้ยา (Non-Pharmacological Treatment)
โภชนาการที่เหมาะสม:
- ได้รับ แคลเซียม เพียงพอ (ผู้ใหญ่ต้องการประมาณ 1,000 มิลลิกรัม/วัน) จากอาหาร เช่น นมพร่องมันเนย, โยเกิร์ต, ปลาเล็กปลาน้อย, งาดำ
- ได้รับ วิตามิน D เพียงพอ (ช่วยในการดูดซึมแคลเซียม) โดยการรับแสงแดดอ่อนๆ ในตอนเช้า หรือรับประทานวิตามิน D เสริม
ออกกำลังกายสม่ำเสมอ: เน้นการออกกำลังกายแบบ ลงน้ำหนัก (Weight-bearing exercise) เช่น เดินเร็ว รำมวยจีน เต้นรำ เพื่อช่วยคงความหนาแน่นของกระดูกและฝึกการทรงตัวเพื่อป้องกันการหกล้ม
หลีกเลี่ยงพฤติกรรมเสี่ยง: งดสูบบุหรี่และลดการดื่มแอลกอฮอล์/คาเฟอีน
2. การรักษาโดยใช้ยา (Pharmacological Treatment)
ยาจะถูกพิจารณาสำหรับผู้ป่วยที่มีค่า T-Score ต่ำกว่า -2.5 หรือผู้ที่มีภาวะกระดูกหักจากกระดูกพรุนมาแล้ว โดยแบ่งเป็น 2 กลุ่มหลัก:
ยากลุ่มลดการสลายของกระดูก (Anti-resorptive Agents):
- เช่น ยากลุ่ม บิสฟอสโฟเนต (Bisphosphonates) ซึ่งมีทั้งชนิดรับประทาน (สัปดาห์ละ/เดือนละครั้ง) และยาฉีด (ปีละครั้ง)
- ยาในกลุ่ม Monoclonal Antibody เช่น Denosumab (ฉีดใต้ผิวหนังทุก 6 เดือน)
ยากลุ่มกระตุ้นการสร้างกระดูก (Anabolic Agents):
- เช่น ยา Parathyroid Hormone (Teriparatide) ใช้สำหรับผู้ป่วยที่มีภาวะกระดูกพรุนรุนแรงหรือมีการหักหลายครั้ง
สถิติที่น่าสนใจ (เน้นผลลัพธ์ของการรักษา):
- ผลกระทบต่อคุณภาพชีวิต: จากสถิติพบว่าผู้ป่วย กระดูกสะโพกหัก มีเพียง 25% เท่านั้นที่สามารถกลับไปใช้ชีวิตได้ตามปกติโดยไม่ต้องมีเครื่องช่วยเดิน และ 40% ต้องอาศัยเครื่องช่วยเดินหรือรถเข็นตลอดชีวิต เน้นย้ำความจำเป็นของการรักษาเพื่อป้องกันการหักครั้งแรกและครั้งต่อไป
- การสูญเสียแคลเซียม: หากขาดวิตามิน D ร่างกายจะดูดซึมแคลเซียมได้น้อยลงมาก ซึ่งการรักษาด้วยยาจะไม่ได้ผลเต็มที่หากไม่มีแคลเซียมและวิตามิน D ที่เพียงพอ
🛡️ ป้องกันโรคกระดูกพรุนเริ่มต้นตั้งแต่วันนี้: 5 วิธีเสริมสร้างความแข็งแรงให้กระดูก
การป้องกัน โรคกระดูกพรุน เป็นการลงทุนระยะยาวที่ดีที่สุด โดยเฉพาะการสร้าง "บัญชีมวลกระดูก" ให้สูงสุดก่อนอายุ 30 ปี และรักษามวลกระดูกให้คงที่ที่สุดหลังวัยนั้น
5 วิธีเสริมสร้างความแข็งแรงของกระดูก:
- ให้กระดูกได้ออกกำลัง (Weight-Bearing Exercise): การออกกำลังกายที่ทำให้กระดูกได้รับแรงกระแทกหรือแรงลงน้ำหนัก เช่น การเดินเร็ว การวิ่งจ็อกกิ้ง การเต้นแอโรบิก หรือการยกน้ำหนักเบา จะช่วย กระตุ้นการสร้างเซลล์กระดูก
- ได้รับแสงแดดอย่างเหมาะสม: ให้ผิวหนังสัมผัสแสงแดดอ่อนๆ (เช่น ช่วงเช้าก่อน 10 โมง หรือหลัง 4 โมงเย็น) วันละ 15-30 นาที สัปดาห์ละ 3-5 วัน เพื่อให้ร่างกาย สังเคราะห์วิตามิน D ซึ่งจำเป็นต่อการดูดซึมแคลเซียม
- กินอาหารให้ได้แคลเซียมเพียงพอ: ต้องมั่นใจว่าได้รับแคลเซียมตามปริมาณที่แนะนำในแต่ละวัน (ดูรายละเอียดในหัวข้อถัดไป)
- หลีกเลี่ยงสารที่ทำลายกระดูก: งดสูบบุหรี่ และ จำกัดการดื่มเครื่องดื่มแอลกอฮอล์/คาเฟอีน เพราะสารเหล่านี้จะเร่งการสูญเสียแคลเซียมออกจากร่างกายและขัดขวางการสร้างกระดูกใหม่
- ป้องกันการหกล้ม: โดยเฉพาะในผู้สูงอายุ ควรจัดสภาพแวดล้อมภายในบ้านให้ปลอดภัย (เช่น ติดไฟสว่าง ติดราวจับในห้องน้ำ) เพราะการหักครั้งเดียวอาจนำมาซึ่งการสูญเสียคุณภาพชีวิตอย่างถาวร
สถิติที่น่าสนใจ (เน้นความสำคัญของการออกกำลังกาย):
- ผลของการออกกำลังกาย: การออกกำลังกายแบบมีแรงกระแทกในวัยเด็กและวัยรุ่นสามารถ เพิ่มมวลกระดูกสูงสุด (Peak Bone Mass) ได้มากถึง 10-20% ซึ่งช่วยลดความเสี่ยงของกระดูกพรุนในบั้นปลายชีวิต
- ความเสี่ยงจากการหกล้ม: การหกล้มเป็นสาเหตุหลักที่ทำให้ผู้สูงอายุที่มีภาวะกระดูกพรุนเกิด กระดูกสะโพกหัก ซึ่งผู้ป่วยเหล่านี้มากกว่า 50% ต้องอาศัยการพึ่งพาผู้อื่นในการใช้ชีวิตประจำวัน
🍽️ อาหารต้านกระดูกพรุน: แคลเซียมและวิตามิน D แหล่งไหนดีที่สุด?
กระดูกแข็งแรงเริ่มต้นจากโภชนาการ การรับประทานอาหารที่อุดมด้วยแร่ธาตุสำคัญคือพื้นฐานของการต่อสู้กับ โรคกระดูกพรุน
1. แคลเซียม (Calcium): "อิฐ" ก้อนหลักของกระดูก
ปริมาณที่แนะนำต่อวัน:
- ผู้ใหญ่อายุ 19-50 ปี: 800-1,000 มิลลิกรัม/วัน
- ผู้สูงอายุ 51 ปีขึ้นไป: 1,000-1,200 มิลลิกรัม/วัน (เน้นตัวเลข 1,000 มก. เป็นหลักสำหรับผู้ใหญ่)
แหล่งอาหารที่ดีที่สุด:
- ผลิตภัณฑ์จากนม: นมวัว (1 แก้ว ~240-300 มก.), โยเกิร์ต, ชีส
- ปลาและสัตว์เล็ก: ปลาเล็กปลาน้อย (ที่กินได้ทั้งกระดูก), ปลาซาร์ดีนกระป๋อง
- ผักใบเขียว: ผักคะน้า, ใบชะพลู, กวางตุ้ง, บรอกโคลี
- ธัญพืชและถั่ว: งาดำ (มีแคลเซียมสูงมาก), เมล็ดพืช, เต้าหู้แข็ง
2. วิตามิน D: "กุญแจ" เปิดประตูดูดซึมแคลเซียม
วิตามิน D มีบทบาทสำคัญในการเพิ่มการดูดซึมแคลเซียมจากลำไส้เข้าสู่กระดูก หากขาดวิตามิน D แม้ได้รับแคลเซียมเพียงพอ ร่างกายก็ไม่สามารถนำไปใช้ได้
ปริมาณที่แนะนำต่อวัน: ผู้ใหญ่อายุต่ำกว่า 70 ปี 600 IU (15 ไมโครกรัม)/วัน และผู้สูงอายุมากกว่า 70 ปี 800 IU (20 ไมโครกรัม)/วัน
แหล่งอาหารและแสงแดด:
- แสงแดด: เป็นแหล่งวิตามิน D หลักของร่างกาย
- อาหาร: ปลาที่มีไขมันสูง (แซลมอน, ปลาทูน่า), ไข่แดง, เห็ดบางชนิด, อาหารเสริม (ควรปรึกษาแพทย์)
สถิติที่น่าสนใจ (เน้นความไม่เพียงพอ):
- การได้รับแคลเซียมไม่พอ: โดยเฉลี่ยแล้ว คนไทยได้รับแคลเซียมจากอาหารเพียงประมาณ 300-500 มิลลิกรัมต่อวันเท่านั้น ซึ่งต่ำกว่าปริมาณที่แนะนำเกือบเท่าตัว ทำให้ความเสี่ยงต่อภาวะกระดูกพรุนสูงขึ้นมาก
- ภาวะขาดวิตามิน D: แม้จะเป็นประเทศที่มีแดดจัด แต่คนไทยจำนวนมากโดยเฉพาะในเมืองใหญ่ก็มีภาวะ พร่องหรือขาดวิตามิน D เนื่องจากใช้ชีวิตในอาคารเป็นส่วนใหญ่
💪 ออกกำลังกายสำหรับผู้มีภาวะกระดูกพรุน: เน้นการลงน้ำหนักและการทรงตัว
การออกกำลังกายมีความสำคัญอย่างยิ่งสำหรับผู้ป่วย โรคกระดูกพรุน ไม่ใช่แค่เพื่อเสริมสร้างกระดูกที่เหลืออยู่เท่านั้น แต่เพื่อ เพิ่มความแข็งแรงของกล้ามเนื้อ (Muscle Strength) และ ปรับปรุงการทรงตัว (Balance) ซึ่งเป็นปัจจัยสำคัญในการ ป้องกันการหกล้ม
ประเภทของการออกกำลังกายที่แนะนำ:
1.การออกกำลังกายแบบลงน้ำหนัก (Weight-Bearing Exercise): เป็นการออกกำลังกายที่เท้าและขาต้องรับน้ำหนักตัว ซึ่งจะช่วยกระตุ้นการสร้างกระดูกใหม่
- ตัวอย่าง: การเดินเร็ว, การเต้นรำเบา ๆ, การเดินขึ้นลงบันได (อย่างระมัดระวัง)
- ข้อควรระวัง: หลีกเลี่ยงการวิ่งเหยาะๆ หรือการกระโดดรุนแรง หากมีภาวะกระดูกพรุนรุนแรง
2.การออกกำลังกายเพื่อฝึกการทรงตัว (Balance Training): สำคัญมากในการลดความเสี่ยงหกล้ม
- ตัวอย่าง: ไทเก๊ก (Tai Chi), โยคะเบา ๆ (ปรับท่าที่ไม่เสี่ยงต่อการหัก), การยืนขาเดียว (โดยมีเก้าอี้หรือกำแพงช่วยพยุง)
3.การออกกำลังกายเพื่อเพิ่มความแข็งแรงของกล้ามเนื้อ (Strength Training): ใช้ยางยืดหรือดัมเบลเบา ๆ เพื่อสร้างกล้ามเนื้อรอบกระดูกสันหลังและสะโพก ซึ่งช่วยพยุงกระดูกและลดความเครียดที่กระดูกรับ
- ข้อควรระวัง: ห้ามก้มตัวไปข้างหน้า (Forward Bending) หรือ บิดตัวอย่างรวดเร็ว โดยเด็ดขาด เพราะอาจทำให้กระดูกสันหลังยุบหรือหักได้
สถิติที่น่าสนใจ (เน้นการป้องกันการหกล้ม):
- การลดความเสี่ยงหกล้ม: งานวิจัยพบว่าการฝึกไทเก๊ก (Tai Chi) อย่างสม่ำเสมอ สามารถช่วย ลดความเสี่ยงของการหกล้มในผู้สูงอายุได้มากถึง 45%
- กล้ามเนื้อแข็งแรง: ผู้ที่มีมวลกล้ามเนื้อและแรงกล้ามเนื้อที่ดีขึ้น จะมีโอกาสเกิดการหักของกระดูกสะโพกน้อยกว่าผู้ที่กล้ามเนื้ออ่อนแรงอย่างมีนัยสำคัญ
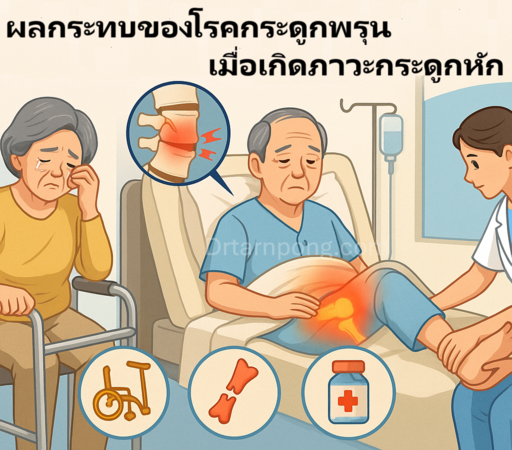
💥 ผลกระทบของโรคกระดูกพรุนเมื่อเกิดภาวะกระดูกหัก: อันตรายที่ต้องระวังและการดูแลตัวเอง
ภาวะที่น่ากลัวที่สุดของ โรคกระดูกพรุน คือการเกิด กระดูกหัก ซึ่งมักเกิดขึ้นที่บริเวณ กระดูกสันหลัง ข้อมือ และ กระดูกสะโพก โดยเฉพาะอย่างยิ่งกระดูกสะโพกหักถือเป็นเหตุการณ์ที่ร้ายแรงและมีผลกระทบระยะยาว
ผลกระทบหลักที่ต้องเฝ้าระวัง:
- ความพิการถาวรและการพึ่งพาผู้อื่น: ผู้ป่วยกระดูกสะโพกหักส่วนใหญ่ต้องใช้ไม้เท้า รถเข็น หรือพึ่งพาผู้อื่นในการทำกิจกรรมในชีวิตประจำวัน (ADL)
- การสูญเสียคุณภาพชีวิต: ไม่สามารถออกไปทำกิจกรรมทางสังคมได้เหมือนเดิม เกิดภาวะซึมเศร้าและความโดดเดี่ยว
- ความเจ็บปวดเรื้อรัง: โดยเฉพาะในกรณีที่กระดูกสันหลังยุบหลายครั้ง จะนำไปสู่การปวดหลังเรื้อรังและหลังค่อม
- เพิ่มความเสี่ยงต่อการหักซ้ำ: เมื่อเกิดการหักครั้งแรกแล้ว ความเสี่ยงที่จะเกิดการหักครั้งที่สองจะเพิ่มสูงขึ้นอย่างมาก
การดูแลตัวเองและการจัดการเมื่อเกิดเหตุการณ์:
- เมื่อเกิดการหัก: ควรรีบไปโรงพยาบาลเพื่อรับการรักษาทันที โดยเฉพาะการผ่าตัดสำหรับกระดูกสะโพกหัก
- การฟื้นฟู: หลังการรักษา จำเป็นต้องเข้าร่วมโปรแกรม กายภาพบำบัด อย่างเข้มข้น เพื่อให้กลับมาเคลื่อนไหวได้มากที่สุดและป้องกันการหกล้มซ้ำ
- การรักษาต่อเนื่อง: ต้องปรึกษาแพทย์เพื่อเริ่มหรือปรับแผนการรักษาด้วยยา โรคกระดูกพรุน ทันที เพื่อป้องกันไม่ให้เกิดการหักซ้ำในอนาคต
สถิติที่น่าสนใจ (เน้นอัตราการตายและความพิการ):
- อัตราการตายสูง: ผู้ป่วยสูงอายุที่เกิด กระดูกสะโพกหัก มีอัตราการเสียชีวิตสูงถึง 20% ภายในหนึ่งปีหลังจากการหัก
- การฟื้นตัวที่ยากลำบาก: มีผู้ป่วยเพียง 40% เท่านั้นที่สามารถกลับมาเดินได้เองเหมือนเดิมหลังเกิดกระดูกสะโพกหัก และ 25% จำเป็นต้องได้รับการดูแลในระยะยาวจากผู้อื่น