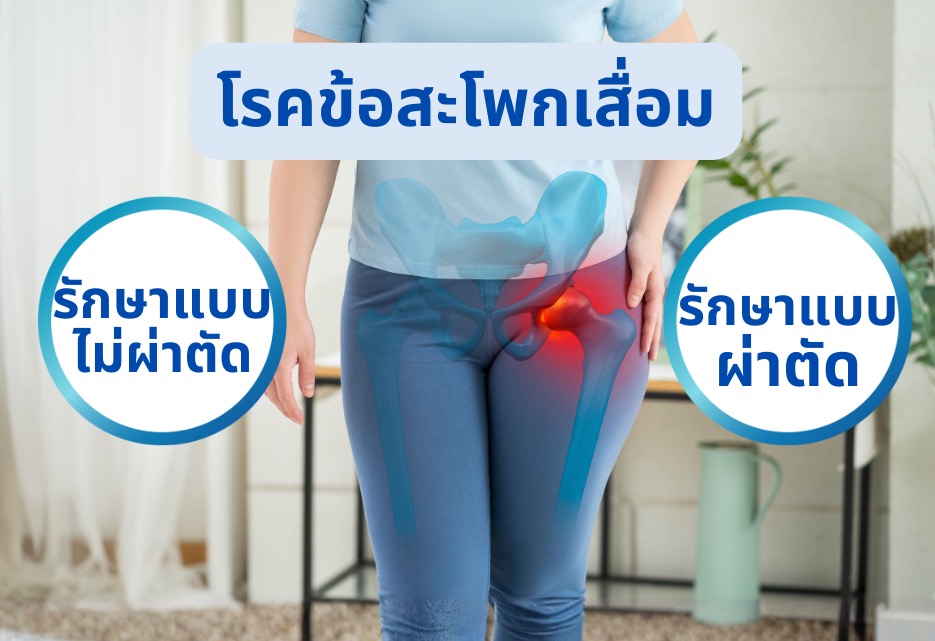
โรคข้อสะโพกเสื่อมคืออะไร? (Hip Osteoarthritis)
โรคข้อสะโพกเสื่อม หรือ Hip Osteoarthritis (OA) เป็นรูปแบบหนึ่งของภาวะข้ออักเสบที่พบได้บ่อยที่สุด โดยเฉพาะในผู้สูงอายุ แต่ก็สามารถเกิดขึ้นกับคนวัยหนุ่มสาวได้เช่นกัน โรคนี้คือภาวะที่เกิดการ สึกกร่อนและเสื่อมสลายของกระดูกอ่อน (Cartilage) ที่ทำหน้าที่เป็นเบาะรองรับแรงกระแทกและเคลือบผิวข้อต่อสะโพก เมื่อกระดูกอ่อนเสื่อมลงจนบางหรือหมดไป หัวกระดูกต้นขา (Femoral Head) และ เบ้าสะโพก (Acetabulum) จะเสียดสีกันโดยตรง ทำให้เกิดอาการปวด การอักเสบ ข้อติดขัด และจำกัดความสามารถในการเคลื่อนไหว
สาเหตุหลักของการเกิดโรค
โรคข้อสะโพกเสื่อมไม่ได้เกิดจากสาเหตุเดียว แต่เป็นผลมาจากหลายปัจจัยที่ทำงานร่วมกัน โดยแบ่งเป็น 2 กลุ่มหลักคือ:
- ข้อสะโพกเสื่อมแบบปฐมภูมิ (Primary Osteoarthritis):
- อายุที่เพิ่มขึ้น: เป็นปัจจัยเสี่ยงที่สำคัญที่สุด เนื่องจากมีการใช้งานสะโพกมาเป็นเวลานาน ทำให้เกิดการสึกหรอตามธรรมชาติ
- ภาวะน้ำหนักตัวเกิน/โรคอ้วน: การมีน้ำหนักตัวมากเกินไปจะเพิ่มแรงกดและแรงกระแทกต่อข้อสะโพกอย่างมหาศาลเร่งให้เกิดการเสื่อมเร็วขึ้น
- พันธุกรรม: มีหลักฐานบ่งชี้ว่าบุคคลที่มีประวัติคนในครอบครัวเป็นโรคข้อเสื่อม อาจมีความเสี่ยงสูงกว่า
- ข้อสะโพกเสื่อมแบบทุติยภูมิ (Secondary Osteoarthritis):
- ภาวะหัวกระดูกสะโพกตายจากการขาดเลือด (Avascular Necrosis - AVN): เป็นสาเหตุหลักของการเสื่อมใน ผู้ป่วยอายุน้อย ปัจจัยเสี่ยงที่สำคัญคือการดื่มเครื่องดื่มแอลกอฮอล์หนัก การใช้ยากลุ่มสเตียรอยด์เป็นเวลานาน หรือการบาดเจ็บที่รุนแรง
- ความผิดปกติแต่กำเนิดหรือพัฒนาการผิดปกติของข้อสะโพก: เช่น ภาวะหัวและเบ้าสะโพกไม่พอดีกัน
- การบาดเจ็บรุนแรงที่ข้อสะโพก: เช่น ข้อสะโพกแตกหัก หรือข้อสะโพกหลุด
- โรคข้ออักเสบชนิดอื่น ๆ: เช่น โรคข้ออักเสบรูมาตอยด์ หรือการติดเชื้อในข้อ

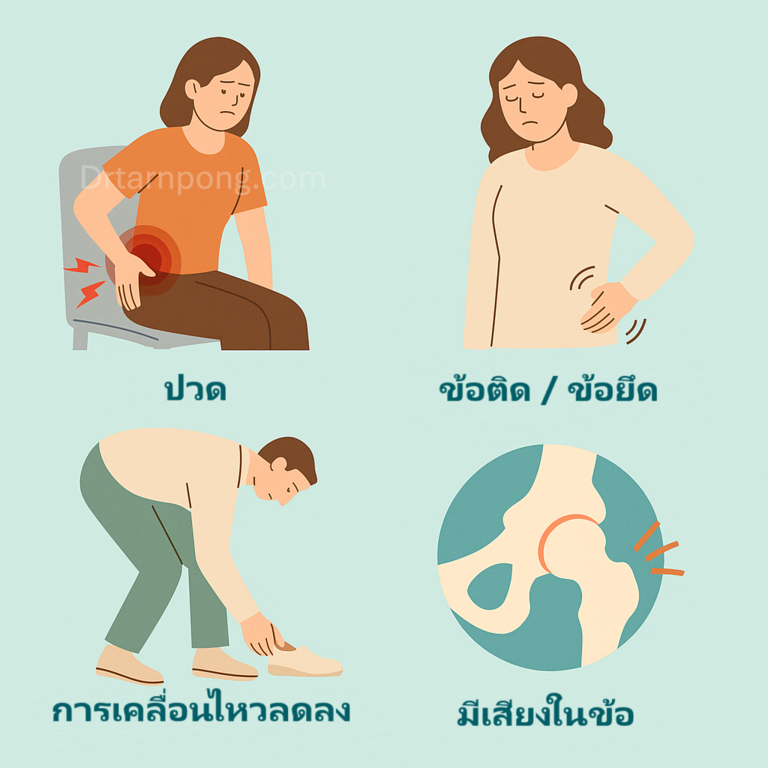
อาการสำคัญที่บ่งบอกถึงโรค
อาการของโรคข้อสะโพกเสื่อมมักจะค่อยเป็นค่อยไป และจะแย่ลงเมื่อเวลาผ่านไป อาการหลัก ๆ ที่ผู้ป่วยจะสังเกตได้คือ:
- อาการปวด (Pain): มักจะปวดลึก ๆ บริเวณข้อสะโพก โดยตำแหน่งที่ปวดมากที่สุดมักคือ บริเวณขาหนีบ แต่อาจมีอาการร้าวไปที่ต้นขาด้านหน้าหรือด้านข้าง หรือแม้กระทั่งรู้สึกปวดที่หัวเข่าได้
- อาการข้อติด/ข้อยึด (Stiffness): รู้สึกว่าข้อสะโพกติดขัด ขยับลำบาก โดยเฉพาะในช่วง ตื่นนอนตอนเช้า หรือหลังจากการนั่งนิ่ง ๆ เป็นเวลานาน แต่จะดีขึ้นเมื่อเริ่มขยับ
- การเคลื่อนไหวลดลง (Loss of Flexibility): พิสัยการเคลื่อนไหวของข้อสะโพกลดลงเรื่อย ๆ ทำให้กิจกรรมง่าย ๆ เช่น การก้มใส่ถุงเท้า ผูกเชือกรองเท้า หรือการขึ้น-ลงจากรถ ทำได้ยากลำบาก
- มีเสียงในข้อ (Crepitus): อาจได้ยินเสียงคลิก เสียงกรอบแกรบ หรือรู้สึกถึงการเสียดสีในข้อเมื่อมีการเคลื่อนไหว
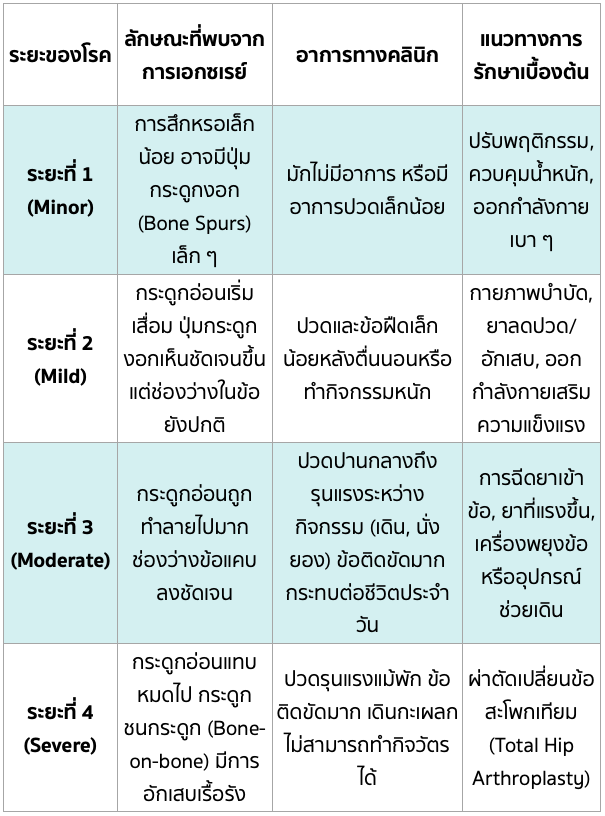
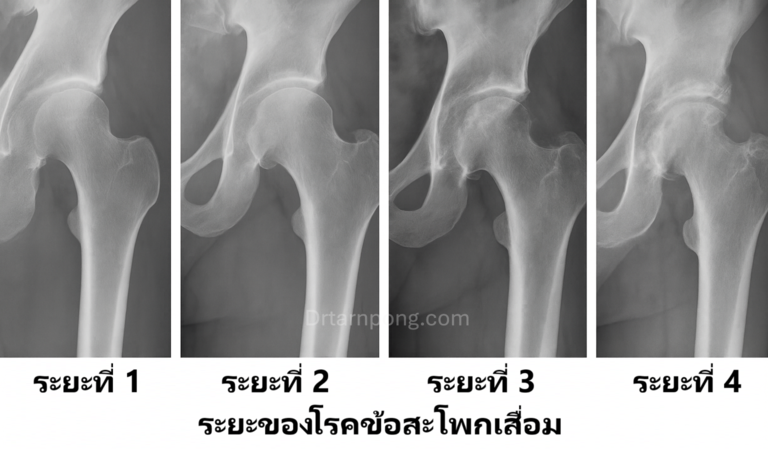
ระยะของโรคข้อสะโพกเสื่อม (4 Stages)
แพทย์จะใช้ภาพถ่ายรังสี (X-ray) ในการแบ่งความรุนแรงของโรคออกเป็น 4 ระยะ ซึ่งช่วยในการวางแผนการรักษา (การรักษาแบบไม่ผ่าตัดมักใช้ในระยะเริ่มต้นถึงปานกลาง ในขณะที่การผ่าตัดมักแนะนำในระยะรุนแรง):
สถิติที่น่าสนใจเกี่ยวกับโรคข้อสะโพก/กระดูกพรุน (ในบริบทของประเทศไทย)
แม้ว่าสถิติของ "โรคข้อสะโพกเสื่อม" โดยตรงจะหาได้ยาก แต่ภาวะที่เกี่ยวข้องกับความเสื่อมของข้อต่อและกระดูกในไทยนั้นมีความสำคัญและน่าตกใจ:
- ภัยเงียบของกระดูกพรุน: โรคกระดูกพรุนซึ่งเป็นสาเหตุสำคัญของการหักของกระดูกสะโพก ถูกจัดเป็นปัญหาทางสาธารณสุขใน อันดับที่ 2 ของโลก รองจากโรคหัวใจและหลอดเลือด
- ความเสี่ยงต่อชีวิตของผู้สูงอายุ: สำหรับผู้สูงอายุที่มีภาวะ กระดูกสะโพกหัก (ซึ่งมักเกิดจากกระดูกพรุนหรือข้อเสื่อมร่วมด้วย) และ ไม่ได้รับการผ่าตัดรักษา จะมีอัตราการเสียชีวิตสูงถึง 1 ใน 5 (20%) ภายใน 1 ปี และผู้ป่วยกว่า 80% ไม่สามารถกลับมาใช้ชีวิตได้เหมือนเดิม
- ข้อสะโพกตายในวัยหนุ่มสาว: ภาวะ หัวกระดูกสะโพกตายจากการขาดเลือด (AVN) เป็นสาเหตุหลักที่นำไปสู่การผ่าตัดเปลี่ยนข้อสะโพกใน คนอายุน้อย โดยมักพบในช่วงอายุ 30-50 ปี และพบในผู้ชายมากกว่าผู้หญิง
การทำความเข้าใจพื้นฐานของโรคและระยะความรุนแรงจะช่วยให้คุณสามารถสังเกตอาการและรีบปรึกษาแพทย์ตั้งแต่เนิ่น ๆ เพื่อให้การรักษาแบบไม่ผ่าตัดได้ผลดีที่สุด ก่อนที่โรคจะลุกลามจนต้องพิจารณาการผ่าตัดครับ
แนวทางการรักษาโรคข้อสะโพกเสื่อมแบบไม่ผ่าตัด (Conservative Treatment)
แนวทางการรักษาโรคข้อสะโพกเสื่อมแบบไม่ผ่าตัด (Conservative Treatment) ถือเป็น ทางเลือกแรก และเป็น หัวใจสำคัญ ในการจัดการโรคในระยะเริ่มต้นถึงระยะปานกลาง (Stage 1-3) เป้าหมายหลักคือการ ลดอาการปวด ลดการอักเสบ ชะลอการดำเนินของโรค และ เพิ่มคุณภาพชีวิต ให้ผู้ป่วยสามารถดำเนินกิจกรรมในชีวิตประจำวันได้ดีขึ้น การรักษาแบบนี้มุ่งเน้นที่การผสมผสานหลายวิธีเข้าด้วยกัน เพื่อจัดการกับอาการและปัจจัยเสี่ยงของแต่ละบุคคล
การปรับพฤติกรรมการใช้ชีวิตและการลดน้ำหนัก: หัวใจสำคัญของการรักษาที่ไม่ต้องผ่าตัด
การจัดการตนเองและการปรับเปลี่ยนพฤติกรรมคือฐานรากของการรักษาแบบไม่ผ่าตัด ซึ่งเน้นที่การลดแรงกดต่อข้อสะโพกอย่างยั่งยืน
1. การลดน้ำหนัก (Weight Loss)
การมีน้ำหนักตัวเกินเป็นปัจจัยเร่งให้ข้อเสื่อมเร็วขึ้น การลดน้ำหนักจึงเป็นมาตรการที่มีประสิทธิภาพสูงสุด โดยเฉพาะผู้ที่มีภาวะอ้วนร่วมด้วย
- สถิติที่น่าสนใจ: แม้ว่าข้อมูลส่วนใหญ่มักจะเน้นที่ข้อเข่า แต่หลักการทางกลศาสตร์ก็ใช้กับข้อสะโพกเช่นกัน โดยพบว่า:
- การลดน้ำหนักเพียง 1 ปอนด์ (ประมาณ 0.45 กิโลกรัม) สามารถลดแรงกดที่กระทำต่อข้อต่อในร่างกายได้ถึง 4 ปอนด์ (ประมาณ 1.8 กิโลกรัม) ในทุก ๆ ก้าวเดิน
- การลดน้ำหนักให้ได้ 10-20 % ของน้ำหนักตัวเริ่มต้น จะช่วยให้อาการปวดและสมรรถภาพการใช้งานโดยรวมดีขึ้นอย่างมีนัยสำคัญ เมื่อเทียบกับการลดน้ำหนักเพียง 5% ตามคำแนะนำมาตรฐานเดิม
2. การปรับพฤติกรรมการใช้ข้อสะโพก
- หลีกเลี่ยงกิจกรรมที่มีแรงกระแทกสูง: เช่น การวิ่ง การกระโดด การขึ้น-ลงบันไดบ่อย ๆ การนั่งยอง ๆ และการนั่งพับเพียบ
- ใช้อุปกรณ์ช่วยเดิน: เช่น ไม้เท้า ไม้ค้ำยัน หรือไม้สี่ขา เพื่อช่วยลดการลงน้ำหนักที่ข้อสะโพกที่บาดเจ็บ

การใช้ยาและกายภาพบำบัดเพื่อบรรเทาอาการปวดข้อสะโพกเสื่อม
เมื่อการปรับพฤติกรรมยังไม่เพียงพอ แพทย์จะแนะนำให้ใช้ยาเพื่อควบคุมอาการปวดและการอักเสบ ร่วมกับการทำกายภาพบำบัดเพื่อฟื้นฟูข้อต่อ
1. การรักษาด้วยยา (Medication)
- ยาแก้ปวดพื้นฐาน (Acetaminophen/Paracetamol): ใช้บรรเทาอาการปวดที่ไม่รุนแรง
- ยาต้านการอักเสบชนิดไม่ใช่สเตียรอยด์ (NSAIDs): ใช้บรรเทาอาการปวดและลดการอักเสบของข้อ มักใช้ในระยะที่มีอาการกำเริบ (ควรอยู่ภายใต้การดูแลของแพทย์ เนื่องจากมีความเสี่ยงต่อระบบทางเดินอาหารและไต)
2. กายภาพบำบัดและการออกกำลังกาย (Physical Therapy)
เป็นส่วนสำคัญที่ช่วยให้ผู้ป่วยกลับมาเคลื่อนไหวได้ดีขึ้น และชะลอการเสื่อมของข้อ
- เป้าหมาย: เพิ่มความแข็งแรงของกล้ามเนื้อรอบสะโพก (โดยเฉพาะกล้ามเนื้อก้นและต้นขา) เพื่อช่วยพยุงข้อต่อ, เพิ่มพิสัยการเคลื่อนไหวของข้อสะโพก, และลดอาการข้อติดขัด
- วิธีการ: การใช้เครื่องมือทางกายภาพบำบัด (เช่น การประคบร้อน/เย็น, อัลตราซาวด์) และการออกกำลังกายที่ไม่มีแรงกระแทก เช่น การเดินเบา ๆ การปั่นจักรยานอยู่กับที่ หรือการเดินในน้ำ
- สถิติที่น่าสนใจ: มีการศึกษาพบว่าการเข้าร่วมโปรแกรมกายภาพบำบัดและฝึกความแข็งแรงของกล้ามเนื้อ สามารถเพิ่มความสามารถในการเดินของผู้ป่วยได้อย่างมีนัยสำคัญ โดยเฉพาะในผู้ป่วยที่มีกระดูกสะโพกหักหลังการผ่าตัด ซึ่งพบว่าผู้ที่เข้าร่วมโปรแกรมมีโอกาสในการเดินโดยใช้อุปกรณ์ช่วยสูงถึง 59.1%
ทางเลือกของการฉีดยาเข้าข้อสะโพก: สเตียรอยด์, PRP และสารหล่อเลี้ยงข้อ
การฉีดยาเข้าข้อเป็นทางเลือกสำหรับผู้ป่วยที่มีอาการปวดรุนแรงและไม่ตอบสนองต่อยาหรือกายภาพบำบัด
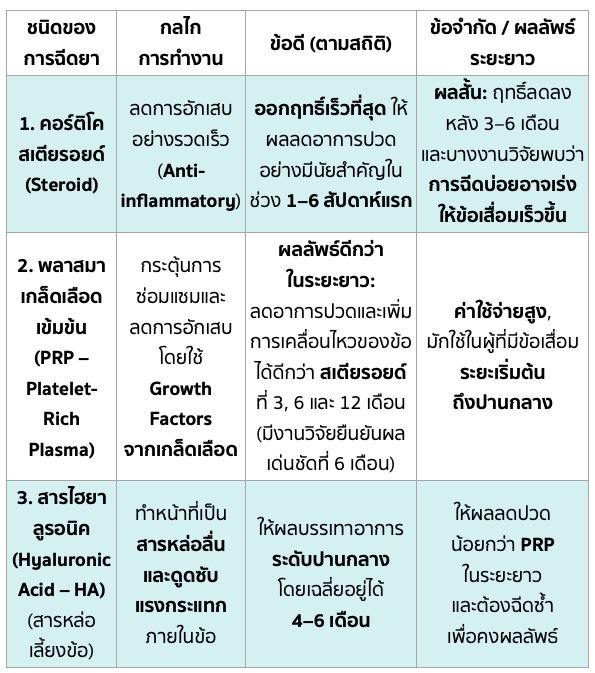
สรุปการเปรียบเทียบ (PRP vs. สเตียรอยด์):
- ระยะสั้น (1-6 สัปดาห์): สเตียรอยด์และ PRP ให้ผลในการลดปวดคล้ายกัน แต่สเตียรอยด์อาจออกฤทธิ์เร็วกว่า
- ระยะยาว (3-12 เดือน): PRP มีประสิทธิภาพเหนือกว่า สเตียรอยด์อย่างชัดเจนในการลดอาการปวดและเพิ่มการใช้งานของข้อต่อ โดยเฉพาะในผู้ป่วยข้อเสื่อม ระยะเริ่มต้นถึงปานกลาง
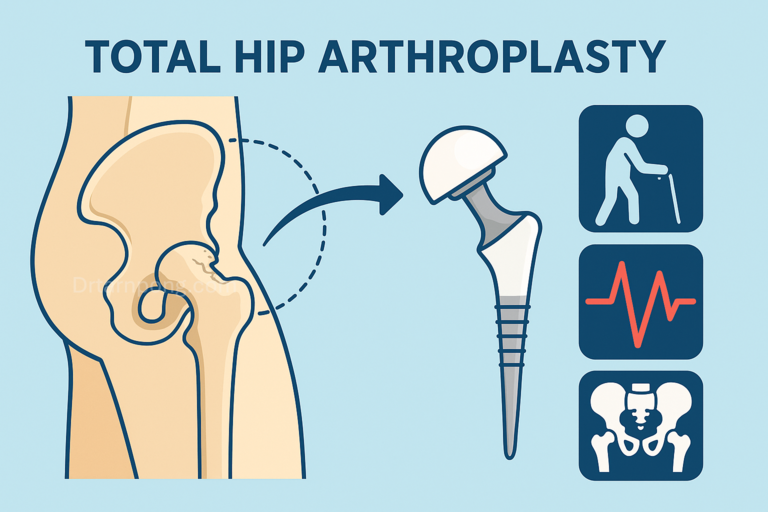
เมื่อไหร่ที่เราควรตัดสินใจผ่าตัดและเหตุผลที่แพทย์แนะนำให้ "ผ่าตัดเปลี่ยนข้อสะโพกเทียม" (Total Hip Arthroplasty: THA)
การผ่าตัดเปลี่ยนข้อสะโพกเทียม (Total Hip Arthroplasty: THA) ถือเป็น หนึ่งในการผ่าตัดที่ประสบความสำเร็จและคุ้มค่าทางเศรษฐศาสตร์มากที่สุด ในศัลยกรรมกระดูก โดยได้รับสมญานามจากวารสาร The Lancet ว่าเป็น "การผ่าตัดแห่งศตวรรษ" (The Operation of the Century) ในปี 2007
การตัดสินใจผ่าตัดเปลี่ยนข้อสะโพกมักจะเกิดขึ้นเมื่อโรคเข้าสู่ "ระยะสุดท้าย" (End-Stage Osteoarthritis) ซึ่งหมายถึงภาวะที่กระดูกอ่อนผิวข้อสึกหรอหมดไปจนเกิดการเสียดสีกันระหว่างกระดูก (Bone-on-Bone)
1. สัญญาณสำคัญที่บ่งชี้ว่า "ถึงเวลาผ่าตัด"
เกณฑ์หลักในการพิจารณาผ่าตัดประกอบด้วย 3 ปัจจัยหลัก คือ 1) ความล้มเหลวของการรักษาแบบไม่ผ่าตัด 2)ความรุนแรงของอาการ และ 3) หลักฐานทางภาพถ่ายรังสี (X-ray)
1.1 ความล้มเหลวของการรักษาแบบไม่ผ่าตัด
- การรักษาไม่เป็นผล: อาการปวดและข้อจำกัดในการเคลื่อนไหวไม่ดีขึ้น หรือแย่ลงอย่างต่อเนื่อง แม้จะได้รับการรักษาแบบไม่ผ่าตัดอย่างเต็มที่และต่อเนื่องเป็นเวลาอย่างน้อย 3 เดือน (เช่น การทานยา การทำกายภาพบำบัด การลดน้ำหนัก หรือการฉีดยาเข้าข้อ)
1.2 ความรุนแรงของอาการ (Subjective Distress)
อาการปวดและข้อติดขัดที่ส่งผลกระทบต่อคุณภาพชีวิตของผู้ป่วยอย่างรุนแรงและต่อเนื่อง
- ปวดรุนแรงและต่อเนื่อง: มีอาการปวดข้อสะโพกตลอดเวลา แม้กระทั่งในขณะพักผ่อนหรือขณะนอนหลับ (Pain at rest or night pain)
- ข้อจำกัดในชีวิตประจำวัน: ข้อสะโพกแข็งหรือติดขัดมากจนรบกวนกิจกรรมพื้นฐานในชีวิตประจำวัน (Activities of Daily Living: ADL) เช่น
- เดินได้ไม่สะดวก หรือต้องเดินกะเผลก
- ลุกจากเก้าอี้ หรือลุกยืนได้ลำบาก
- ขึ้น-ลงบันไดได้ยาก
- ไม่สามารถก้มตัวหรือสวมใส่ถุงเท้า/รองเท้าได้
1.3 หลักฐานทางภาพถ่ายรังสี (Objective Requirement)
- ภาวะข้อเสื่อมระยะรุนแรง: ภาพถ่ายรังสีแสดงให้เห็นการเปลี่ยนแปลงของข้อสะโพกเสื่อมในระดับรุนแรง (เช่น Kellgren and Lawrence grade 3 หรือ 4 ซึ่งมักบ่งชี้ถึงภาวะกระดูกอ่อนผิวข้อสึกหรอหมดสิ้น
2. เหตุผลหลักที่แพทย์แนะนำให้ "ผ่าตัดเปลี่ยนข้อสะโพกเทียม"
การผ่าตัด THA เป็นการรักษาที่ให้ผลลัพธ์ที่ เชื่อถือได้และยั่งยืน ในการแก้ปัญหาข้อสะโพกเสื่อมระยะสุดท้าย โดยเฉพาะในแง่ของ การลดปวดและการฟื้นฟูการทำงานของข้อ
เหตุผล 1 : การบรรเทาอาการปวดได้อย่างมากและยั่งยืน
- สถิติความสำเร็จด้านการลดปวด:
- จากการศึกษาพบว่า ร้อยละ 89 ถึง 95 ของผู้ป่วยที่เข้ารับการผ่าตัดเปลี่ยนข้อสะโพกเทียมครั้งแรก (Primary THA) รายงานว่ามีอาการปวดลดลงจนเหลือเพียงเล็กน้อยหรือหายปวดไปเลย หลังจากผ่าตัดไปแล้ว 5 ปี
- การผ่าตัดให้ผลในการบรรเทาอาการปวดได้ดีกว่าการรักษาแบบดั้งเดิมอื่น ๆ อย่างมีนัยสำคัญ
เหตุผล 2: การฟื้นฟูการใช้งานและคุณภาพชีวิต
- การฟื้นฟูการทำงานของข้อ: การเปลี่ยนข้อสะโพกเทียมช่วยเพิ่มพิสัยการเคลื่อนไหวของข้อต่อ ช่วยให้ผู้ป่วยสามารถกลับไปทำกิจกรรมต่าง ๆ ในชีวิตประจำวันได้ดีขึ้น ลดการพึ่งพาอุปกรณ์ช่วยเดิน และเพิ่มความแข็งแรงของร่างกายโดยรวม
เหตุผล 3: อายุการใช้งานที่ยาวนานของข้อเทียม
- ความทนทานของข้อเทียม: ด้วยเทคโนโลยีและวัสดุที่ทันสมัยในปัจจุบัน ข้อสะโพกเทียมมีอายุการใช้งานที่ยาวนานมาก
สถิติอายุการใช้งาน: ข้อมูลจากทะเบียนข้อต่อเทียมแสดงให้เห็นว่า ประมาณร้อยละ 75 ของข้อสะโพกเทียมสามารถใช้งานได้ยาวนานถึง 15 ถึง 20 ปี และในปัจจุบันมีการคาดการณ์ว่าข้อเทียมรุ่นใหม่ที่มีวัสดุดีขึ้นอาจใช้งานได้ยาวนานถึง 25-30 ปี

สรุป: การดูแลข้อสะโพกเสื่อม และก้าวต่อไปอย่างมั่นใจ
โรคข้อสะโพกเสื่อมไม่ใช่จุดจบของการใช้ชีวิต แต่เป็นสัญญาณเตือนว่าถึงเวลาที่เราต้องดูแลข้อต่อสำคัญนี้อย่างจริงจัง การรักษาแบบไม่ผ่าตัด ตั้งแต่การลดน้ำหนัก การทำกายภาพบำบัด และการใช้การฉีดยา ต่างเป็นหนทางที่ช่วยยืดอายุการใช้งานของข้อต่อให้ได้นานที่สุด
อย่างไรก็ตาม หากคุณมีอาการปวดรุนแรงจนกระทบต่อการใช้ชีวิตประจำวันอย่างหนัก และการรักษาแบบอนุรักษ์นิยมทั้งหมดไม่ได้ผล การผ่าตัดเปลี่ยนข้อสะโพกเทียมก็ถือเป็น ทางออกที่ทรงประสิทธิภาพที่สุด ที่ได้รับการยอมรับทั่วโลกว่าเป็นการผ่าตัดที่มอบ คุณภาพชีวิตที่ดีกลับคืนมา ให้กับผู้ป่วยได้อย่างน่าทึ่ง
ปรึกษาผู้เชี่ยวชาญเพื่อตัดสินใจที่ใช่สำหรับคุณ
หากคุณกำลังพิจารณาทางเลือกในการผ่าตัด ไม่ว่าจะเป็นการผ่าตัดแบบดั้งเดิม หรือการผ่าตัดด้วยเทคโนโลยีหุ่นยนต์ การปรึกษาศัลยแพทย์ผู้เชี่ยวชาญเฉพาะทางถือเป็นขั้นตอนสำคัญที่สุดในการตัดสินใจ
บทความโดย : นพ. ธารพงษ์ พาราพิทักษ์ แพทย์ผู้เชี่ยวชาญด้านศัลยกรรมออร์โธปิดิกส์ ผู้เชี่ยวชาญโรคข้อเข่าและข้อสะโพก , ผ่าตัดข้อสะโพกเทียม, การผ่าตัดเปลี่ยนข้อเข่าเทียม (โดยใช้หุ่นยนต์),การผ่าตัดเปลี่ยนข้อเทียมแบบบางส่วน