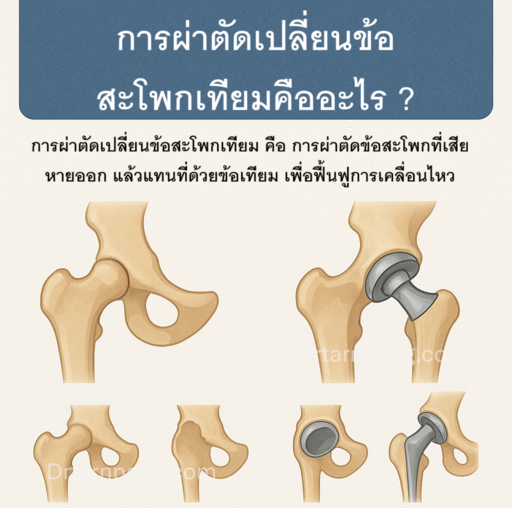
1. ผ่าตัดเปลี่ยนข้อสะโพกเทียมคืออะไร?
การผ่าตัดเปลี่ยนข้อสะโพกเทียม (Total Hip Arthroplasty - THA) หรือที่เรียกสั้นๆ ว่า "การเปลี่ยนสะโพก" คือขั้นตอนทางศัลยกรรมกระดูกที่มีความสำเร็จสูง โดยมีเป้าหมายหลักคือ การนำชิ้นส่วนของข้อสะโพกที่เสียหาย (ลูกและเบ้า) ออก แล้วแทนที่ด้วยอุปกรณ์เทียมที่ทำจากวัสดุชีวภาพ (Prosthesis) เพื่อฟื้นฟูการเคลื่อนไหว ลดความเจ็บปวด และทำให้ผู้ป่วยสามารถกลับไปใช้ชีวิตประจำวันได้อย่างปกติ
ข้อสะโพกของมนุษย์เป็นข้อต่อแบบลูกเบ้า (Ball-and-Socket Joint) ซึ่งประกอบด้วย:
- หัวกระดูกต้นขา (Femoral Head): ส่วนที่เป็น "ลูก" อยู่ที่ปลายบนของกระดูกต้นขา (Femur)
- เบ้าสะโพก (Acetabulum): ส่วนที่เป็น "เบ้า" อยู่ที่กระดูกเชิงกราน (Pelvis)
ในระหว่างการผ่าตัดเปลี่ยนข้อสะโพกเทียม ศัลยแพทย์จะดำเนินการดังนี้:
- การเตรียมเบ้าสะโพก: นำกระดูกอ่อนและกระดูกที่เสียหายออกจากเบ้าสะโพก จากนั้นฝัง เบ้าเทียม (Acetabular Cup) ซึ่งมักทำจากโลหะ (เช่น ไททาเนียม) และมีปลอกพลาสติกหรือเซรามิกอยู่ด้านใน
- การเตรียมกระดูกต้นขา: ตัดหัวกระดูกต้นขาที่เสียหายออก จากนั้นสอด ก้านโลหะ (Femoral Stem) เข้าไปในโพรงกระดูกต้นขา
- การใส่หัวเทียม: ใส่ หัวเทียม (Femoral Head/Ball) ซึ่งมักทำจากโลหะขัดเงาหรือเซรามิก ไว้บนยอดของก้านโลหะ
- การประกอบข้อต่อ: จัดให้หัวเทียมเข้าคู่กับเบ้าเทียมที่ใส่ไว้ในเชิงกราน เพื่อให้เกิดข้อต่อใหม่ที่สามารถเคลื่อนไหวได้อย่างราบรื่น
สถิติที่น่าสนใจ (ความสำเร็จของการผ่าตัด):
- ความสำเร็จในการลดความปวด: การผ่าตัดเปลี่ยนข้อสะโพกเทียมได้รับการยอมรับว่าเป็นหนึ่งในการผ่าตัดที่ประสบความสำเร็จมากที่สุดในทางการแพทย์ โดยผู้ป่วย มากกว่า 90% รายงานว่าความเจ็บปวดบริเวณสะโพกและคุณภาพชีวิตดีขึ้นอย่างชัดเจนหลังการผ่าตัด
2. ทำไมต้องผ่าตัดเปลี่ยนข้อสะโพกเทียม? (สาเหตุและข้อบ่งชี้ในการผ่าตัด)
การผ่าตัดเปลี่ยนข้อสะโพกเทียมจะถูกพิจารณาเมื่อความเสียหายของข้อต่ออยู่ในระดับรุนแรง จนการรักษาแบบอนุรักษ์นิยม (เช่น การใช้ยา การทำกายภาพบำบัด หรือการฉีดน้ำเลี้ยงข้อ) ไม่สามารถบรรเทาอาการหรือฟื้นฟูการทำงานของร่างกายได้อีกต่อไป
สาเหตุหลักและข้อบ่งชี้ในการผ่าตัด:
- โรคข้อเสื่อม (Osteoarthritis - OA)
เป็นสาเหตุอันดับ 1 ของการเปลี่ยนข้อสะโพกทั่วโลก เกิดจากการสึกหรอของกระดูกอ่อนที่ปกคลุมผิวข้อ ทำให้เกิดการเสียดสีของกระดูก ปวด และข้อติดขัด
- ภาวะหัวกระดูกต้นขาตายจากการขาดเลือด (Avascular Necrosis - AVN)
เป็นภาวะที่เลือดไปเลี้ยงหัวกระดูกต้นขาไม่เพียงพอ ทำให้เซลล์กระดูกตายและยุบตัว มักพบในผู้ป่วยที่ใช้ยาสเตียรอยด์เป็นเวลานาน หรือผู้ที่ดื่มแอลกอฮอล์หนัก
- โรคข้ออักเสบรูมาตอยด์ (Rheumatoid Arthritis - RA)
เป็นโรคภูมิต้านตนเองที่ทำให้เกิดการอักเสบเรื้อรัง ทำลายกระดูกอ่อนและเนื้อเยื่อรอบข้อต่อ
- การบาดเจ็บรุนแรง (Trauma/Fractures)
เช่น การแตกหักของคอ/หัวกระดูกต้นขาที่ไม่สามารถรักษาด้วยการยึดตรึงได้ โดยเฉพาะในผู้สูงอายุ
- ความผิดปกติอื่น ๆ
เช่น ภาวะข้อสะโพกเจริญผิดปกติแต่กำเนิด (Developmental Dysplasia of the Hip) หรือภาวะหลังการติดเชื้อในข้อต่อ
สถิติที่น่าสนใจ (สาเหตุการผ่าตัด):
- โรคข้อเสื่อม (OA): ข้อมูลทางสถิติทั่วโลกชี้ชัดว่า โรคข้อเสื่อมเป็นสาเหตุหลัก ของการผ่าตัดเปลี่ยนข้อสะโพกเทียม โดยคิดเป็นสัดส่วน ประมาณ 70% ถึง 95% ของการผ่าตัดเปลี่ยนข้อสะโพกทั้งหมดในประเทศตะวันตก
- การเพิ่มขึ้นของจำนวนผ่าตัด: ในสหรัฐอเมริกา อัตราการผ่าตัดเปลี่ยนข้อสะโพกเทียมต่อประชากร 100,000 คน เพิ่มขึ้นอย่างมีนัยสำคัญ ในช่วงหลายทศวรรษที่ผ่านมา โดยมีแนวโน้มเพิ่มขึ้นถึง 73% ในกลุ่มผู้ป่วยอายุ 45-64 ปีในช่วงปี ค.ศ. 2000-2009 ซึ่งสะท้อนให้เห็นว่าผู้ป่วยอายุน้อยลงเรื่อยๆ เลือกการผ่าตัดเพื่อปรับปรุงคุณภาพชีวิต
อาการบ่งชี้ที่ควรพิจารณาการผ่าตัดเปลี่ยนข้อสะโพกเทียม

การตัดสินใจผ่าตัดข้อสะโพกเทียมจะขึ้นอยู่กับการประเมินอาการทางคลินิก ผลการตรวจทางภาพถ่ายรังสี และความล้มเหลวของการรักษาแบบประคับประคอง
1. ความเจ็บปวดอย่างรุนแรงและเรื้อรัง (Severe and Chronic Pain)
เป็นอาการบ่งชี้ที่สำคัญที่สุดในการพิจารณาการผ่าตัด โดยมีลักษณะดังนี้:
ปวดอย่างต่อเนื่อง: มีอาการปวดรุนแรงและเรื้อรังบริเวณสะโพก ขาหนีบ ต้นขา หรือก้น
ไม่บรรเทาแม้ยามพัก: ปวดแม้ในขณะที่นั่งพักหรือนอนราบ อาการปวดที่รบกวนการนอนหลับเป็นสัญญาณสำคัญมาก
ไม่ตอบสนองต่อการรักษาเบื้องต้น: อาการปวดไม่ดีขึ้นอย่างเพียงพอหลังจากพยายามรักษาด้วยวิธีอนุรักษ์นิยมแล้ว เช่น:
- การใช้ยาแก้ปวด (รวมถึงยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ - NSAIDs)
- การทำกายภาพบำบัด
- การปรับกิจกรรมในชีวิตประจำวัน
- การใช้เครื่องช่วยเดิน (เช่น ไม้เท้า หรือ Walker)
2. ข้อจำกัดในการเคลื่อนไหว (Impaired Mobility and Stiffness)
ความเสียหายของข้อสะโพกทำให้เกิดอาการแข็งตึงและการสูญเสียพิสัยการเคลื่อนไหว (Range of Motion - ROM) อย่างชัดเจน:
ข้อจำกัดในชีวิตประจำวัน: ผู้ป่วยมีปัญหาอย่างมากในการทำกิจกรรมง่าย ๆ ในชีวิตประจำวัน (ADLs) เช่น:
- เดิน ได้ในระยะทางที่สั้นลงมาก
- ลุกขึ้นนั่งหรือยืน จากเก้าอี้หรือที่นั่ง
- ก้มตัว เพื่อสวมใส่ถุงเท้าหรือรองเท้า
- ขึ้นลงบันได
อาการแข็งตึง: รู้สึกว่าข้อสะโพกแข็งตึง (Stiffness) ทำให้ไม่สามารถเคลื่อนไหวขาได้อย่างอิสระเหมือนเดิม
3. ผลกระทบต่อคุณภาพชีวิต (Diminished Quality of Life)
การปวดและการเคลื่อนไหวที่จำกัดส่งผลกระทบต่อชีวิตโดยรวมอย่างรุนแรง:
- ไม่สามารถเข้าร่วมกิจกรรมทางสังคมได้: ไม่สามารถทำกิจกรรมที่เคยชอบ เช่น ออกกำลังกาย เดินทาง หรือเข้าร่วมกิจกรรมทางสังคมกับครอบครัวและเพื่อนฝูงได้
- ผลกระทบทางอารมณ์: ความเจ็บปวดเรื้อรังอาจนำไปสู่ปัญหาทางอารมณ์และจิตใจ เช่น อาการหงุดหงิด วิตกกังวล หรือภาวะซึมเศร้า
4. หลักฐานทางภาพถ่ายรังสี (Radiographic Evidence)
ศัลยแพทย์กระดูกและข้อจะใช้ภาพถ่ายรังสี (X-ray) เป็นหลักฐานยืนยันความเสียหายของโครงสร้าง:
- ข้อต่อเสื่อมรุนแรง (Severe Osteoarthritis): พบการทำลายของกระดูกอ่อนอย่างกว้างขวางจนเกิดภาวะ กระดูกชนกัน (Bone-on-Bone)
โรคอื่น ๆ ที่ทำให้ข้อต่อเสียหาย: เช่น โรคข้ออักเสบรูมาตอยด์ (Rheumatoid Arthritis), ภาวะกระดูกหัวสะโพกตายจากการขาดเลือด (Osteonecrosis หรือ Avascular Necrosis - AVN) หรือความผิดปกติแต่กำเนิดของข้อสะโพก (Hip Dysplasia) ที่รุนแรง
3. การเตรียมตัวก่อนผ่าตัดเปลี่ยนข้อสะโพกเทียม (Pre-operative Preparation)
การเตรียมตัวที่ดีก่อนการผ่าตัดเป็นกุญแจสำคัญที่ช่วยให้ผลลัพธ์การผ่าตัดดีขึ้น ลดภาวะแทรกซ้อน และทำให้การฟื้นตัวหลังผ่าตัดเป็นไปอย่างราบรื่น
การเตรียมตัวที่สำคัญ:

ด้านสุขภาพและการแพทย์
- การตรวจประเมินก่อนผ่าตัด (Pre-admission Clinic): ตรวจเลือด, X-ray, คลื่นไฟฟ้าหัวใจ (ECG), ตรวจปัสสาวะเพื่อหาการติดเชื้อ
- การจัดการยาและโรคประจำตัว: แจ้งแพทย์เกี่ยวกับยาทั้งหมด โดยเฉพาะยาละลายลิ่มเลือด (Blood Thinners) และยากลุ่ม NSAIDs ซึ่งต้องหยุดก่อนวันผ่าตัด
- ทันตกรรม: รักษาเหงือกหรือฟันผุให้เสร็จก่อนผ่าตัด เพื่อลดความเสี่ยงการติดเชื้อที่อาจกระจายไปข้อเทียม
การปรับพฤติกรรม
- การเลิกสูบบุหรี่: ควรหยุดล่วงหน้าอย่างน้อย 4–6 สัปดาห์ เพื่อลดความเสี่ยงการติดเชื้อและช่วยให้แผลหายเร็ว
- การควบคุมน้ำหนัก: ลดน้ำหนักแม้เพียงเล็กน้อยเพื่อลดแรงกดบนข้อสะโพกและความเสี่ยงระหว่างผ่าตัด
- โภชนาการและการเสริมสร้างความแข็งแรง: รับประทานอาหารโปรตีนสูง และฝึกกล้ามเนื้อรอบสะโพกตามคำแนะนำของนักกายภาพ
การเตรียมพร้อมในบ้าน
- การจัดเตรียมผู้ดูแล: หาผู้ช่วยในการเดินทางกลับบ้านและช่วยดูแลช่วงสัปดาห์แรกหลังผ่าตัด
- การจัดเตรียมอุปกรณ์ช่วยเดิน: เช่น ไม้เท้า, ไม้ค้ำยัน หรือรถหัดเดิน (Walker)
สถิติที่น่าสนใจ:
- การสูบบุหรี่: งานวิจัยระบุว่า ผู้ป่วยที่สูบบุหรี่มีความเสี่ยงต่อภาวะแทรกซ้อนหลังการผ่าตัดเปลี่ยนข้อสูงขึ้นอย่างมีนัยสำคัญ รวมถึงมีความเสี่ยงต่อการติดเชื้อที่บาดแผลและข้อเทียมเพิ่มขึ้น มากกว่า 200% เมื่อเทียบกับผู้ที่ไม่สูบบุหรี่
4. การเตรียมบ้านให้ปลอดภัยก่อนกลับจากโรงพยาบาล (การปรับสภาพแวดล้อมเพื่อป้องกันการหกล้ม)
การหกล้มเป็นความเสี่ยงที่ร้ายแรงที่สุดสำหรับผู้ป่วยหลังผ่าตัดเปลี่ยนข้อสะโพกเทียม เพราะอาจนำไปสู่ภาวะแทรกซ้อนที่รุนแรง เช่น กระดูกรอบข้อเทียมหัก (Periprosthetic Fracture) ซึ่งจำเป็นต้องรับการผ่าตัดซ้ำ

การปรับสภาพแวดล้อมเพื่อความปลอดภัย:

สถิติที่น่าสนใจ (ความเสี่ยงการหกล้ม):
- อุบัติการณ์การหกล้ม: ผู้ป่วยหลังการผ่าตัดเปลี่ยนข้อสะโพกเทียมมีความเสี่ยงที่จะหกล้มสูงกว่าประชากรทั่วไป โดยพบว่า ประมาณ 20% ถึง 30% ของผู้ป่วยจะประสบกับการหกล้มอย่างน้อยหนึ่งครั้งภายในหนึ่งปีหลังการผ่าตัด
- ผลกระทบจากการหกล้ม: การหกล้มในช่วงพักฟื้น (โดยเฉพาะ 3-6 เดือนแรก) อาจนำไปสู่ภาวะกระดูกหักรอบข้อเทียม (Periprosthetic Fracture) ซึ่งถือเป็นภาวะแทรกซ้อนที่ร้ายแรงและมีอัตราการกลับเข้ารับการรักษาในโรงพยาบาลสูง (70% ถึง 88% ของการบาดเจ็บที่สะโพกในผู้สูงอายุมีสาเหตุจากการหกล้ม) ดังนั้น การปรับสภาพแวดล้อมในบ้านจึงเป็นมาตรการป้องกันที่สำคัญที่สุด
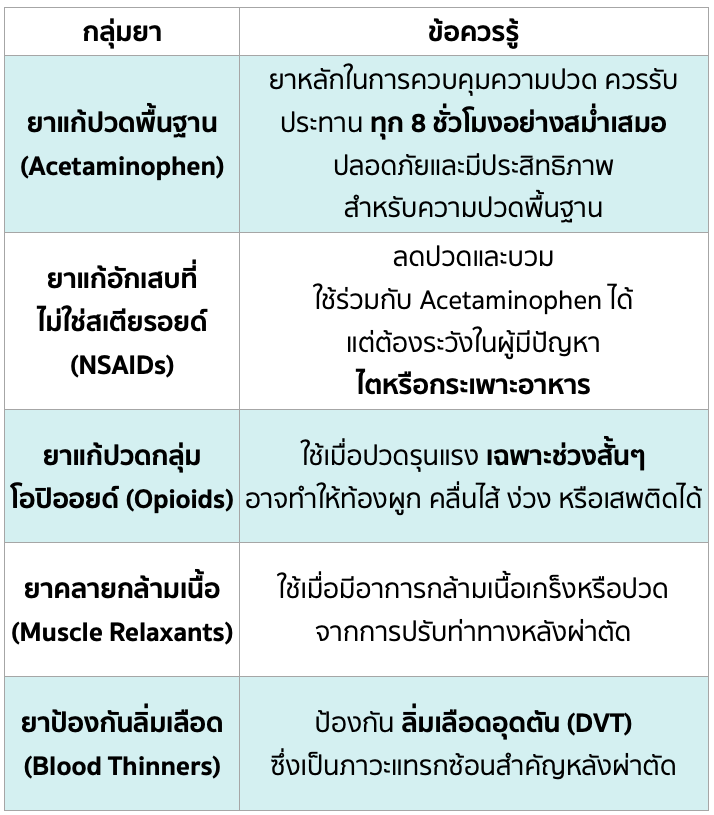
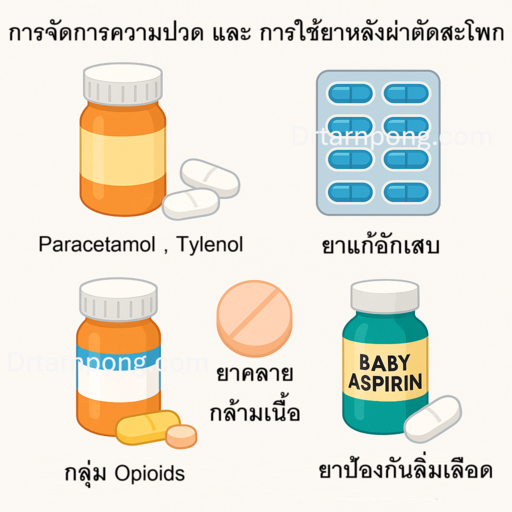
5. การจัดการความปวดและการใช้ยาหลังผ่าตัดสะโพก
หลังการผ่าตัด ผู้ป่วยจะได้รับยาภายใต้หลักการ Multimodal Analgesia หรือการใช้ยาหลายชนิดร่วมกัน เพื่อควบคุมความปวดได้อย่างมีประสิทธิภาพและลดการพึ่งพายาในกลุ่มโอปิออยด์ (Opioids)
ประเภทของยาสำคัญ:
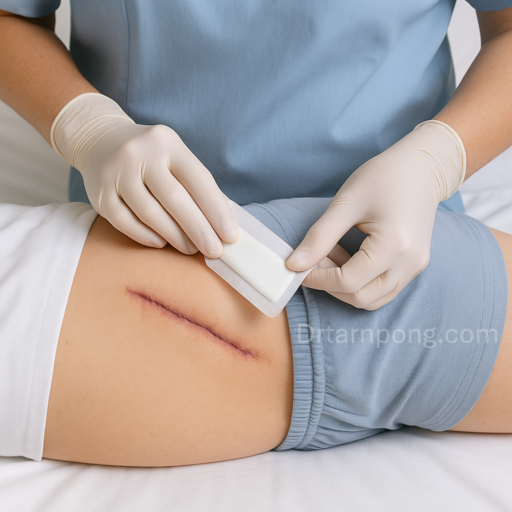
6. การดูแลแผลหลังผ่าตัดเปลี่ยนข้อสะโพกเทียม
การดูแลแผลอย่างถูกวิธีมีความสำคัญอย่างยิ่งต่อการป้องกันการติดเชื้อ ซึ่งเป็นภาวะแทรกซ้อนร้ายแรงที่สุดของการผ่าตัดเปลี่ยนข้อเทียม
วิธีดูแลแผล:
- ล้างมือ: ต้องล้างมือให้สะอาดทุกครั้งก่อนสัมผัสแผลหรือเปลี่ยนผ้าปิดแผล
- รักษาความแห้ง: รักษาแผลผ่าตัดให้แห้งอยู่เสมอ ห้ามให้แผลโดนน้ำ จนกว่าแพทย์จะอนุญาตหรือจนกว่าไหม/ลวดเย็บแผลจะถูกนำออก (มักจะใช้เวลาประมาณ 10-14 วัน) หากแพทย์อนุญาตให้อาบน้ำได้ ควรใช้พลาสเตอร์กันน้ำปิดแผล
- การเปลี่ยนผ้าปิดแผล: ให้ปฏิบัติตามคำสั่งของแพทย์/พยาบาลอย่างเคร่งครัด โดยส่วนใหญ่จะเปลี่ยนผ้าปิดแผลเพียงเมื่อจำเป็นหรือเมื่อเปียกเท่านั้น
สัญญาณของการติดเชื้อที่ควรสังเกต:
การติดเชื้อที่ข้อเทียมอาจเกิดขึ้นได้ทุกเมื่อ แต่การตรวจพบและรักษาอย่างรวดเร็วเป็นสิ่งสำคัญ หากมีสัญญาณเหล่านี้ ควรรีบติดต่อศัลยแพทย์ทันที:
- มีไข้สูง (โดยทั่วไปคืออุณหภูมิร่างกายสูงกว่า 38 องศา) หรือมีอาการหนาวสั่น เหงื่อออกกลางคืน
- มีอาการปวดเพิ่มขึ้นอย่างรวดเร็ว หรือปวดคงที่ที่ไม่ตอบสนองต่อยาแก้ปวด
- แผลผ่าตัดบวม แดง และร้อนขึ้นอย่างมาก
- มีหนอง (Pus) หรือของเหลวข้นสีเหลือง/เขียวไหลออกจากแผล หรือมีของเหลวไหลซึมต่อเนื่องนานกว่า 3 วัน
- แผลเปิด หรือมีการแยกของขอบแผล
สถิติที่น่าสนใจ:
- อัตราการติดเชื้อ: แม้จะต่ำ แต่การติดเชื้อหลังการผ่าตัดเปลี่ยนข้อสะโพกเทียมมักเกิดขึ้นในอัตราประมาณ 1% ถึง 2% การติดเชื้อส่วนใหญ่มักเกิดขึ้นภายใน 1 ปีแรกหลังผ่าตัด
7. ปัจจัยที่ส่งผลต่อระยะเวลาการฟื้นตัว
ระยะเวลาที่ใช้ในการฟื้นตัวจนสามารถกลับไปทำกิจกรรมประจำวันได้อย่างปกติจะแตกต่างกันไปในแต่ละบุคคล โดยมีปัจจัยสำคัญที่ส่งผลกระทบโดยตรง
ปัจจัยที่ส่งผลต่อการฟื้นตัว:

สถิติที่น่าสนใจ:
- ระยะเวลาพักฟื้นในโรงพยาบาล: โดยเฉลี่ยแล้ว ระยะเวลาพักฟื้นในโรงพยาบาลหลังผ่าตัดเปลี่ยนข้อสะโพกเทียมลดลงอย่างมาก จากเดิมเฉลี่ยประมาณ 5 วันในปี 2000 เหลือเฉลี่ยเพียง 3-4 วัน ในปัจจุบัน
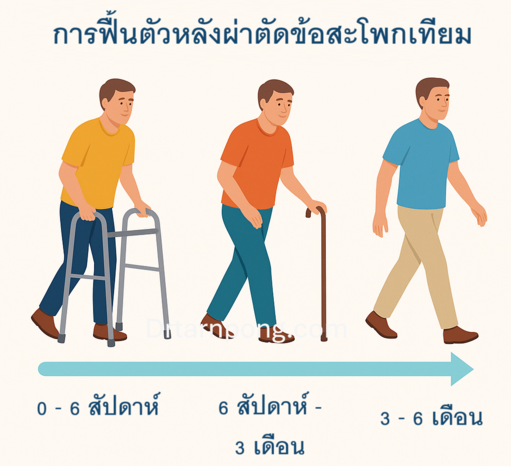
- การกลับไปใช้ชีวิตปกติ: ผู้ป่วยส่วนใหญ่มักจะสามารถเดินได้โดยไม่ต้องใช้อุปกรณ์ช่วยในระยะ 3-6 สัปดาห์ และฟื้นตัวเต็มที่จนสามารถกลับไปขับรถหรือทำกิจกรรมปกติส่วนใหญ่ได้ภายใน 3-6 เดือน
8. กายภาพบำบัดหลังผ่าตัดข้อสะโพกเทียม: เริ่มต้นอย่างไร?
การกายภาพบำบัด (Physical Therapy: PT) เป็นองค์ประกอบที่สำคัญที่สุดในการฟื้นตัวจากการผ่าตัดเปลี่ยนข้อสะโพกเทียม โดยมีเป้าหมายหลักคือการฟื้นฟูความแข็งแรงของกล้ามเนื้อรอบสะโพก การเพิ่มพิสัยการเคลื่อนไหว (Range of Motion: ROM) และการฝึกการทรงตัวและการเดิน
ความสำคัญของการกายภาพบำบัด:
- ฟื้นตัวเร็วขึ้น: การเริ่มทำกายภาพบำบัดตั้งแต่เนิ่นๆ (มักจะเริ่มในวันแรกหลังผ่าตัด) ช่วยให้ผู้ป่วยสามารถเคลื่อนไหวได้เร็วขึ้น ซึ่งเป็นปัจจัยสำคัญที่ช่วยลดความเสี่ยงของภาวะแทรกซ้อน เช่น ลิ่มเลือดอุดตัน และป้องกันกล้ามเนื้อลีบ
- ลดความเจ็บปวด: การขยับร่างกายอย่างถูกวิธีและต่อเนื่องจะช่วยลดความตึงของกล้ามเนื้อและลดความเจ็บปวดในระยะยาว
- ป้องกันการล้ม: การฝึกการทรงตัวและการเดิน (Gait Training) ช่วยลดปัญหาการทรงตัวที่อาจคงอยู่ได้นานหลายเดือนหลังผ่าตัด ซึ่งช่วยลดความเสี่ยงของการล้มและข้อเคลื่อนหลุด
ท่าบริหารเบื้องต้น (Early Exercises):
ในระยะแรก (ในโรงพยาบาลและช่วง 2-3 สัปดาห์แรกที่บ้าน) ท่าบริหารจะเน้นที่การเพิ่มการไหลเวียนโลหิตและฟื้นฟูการทำงานของกล้ามเนื้อหลัก ดังนี้:
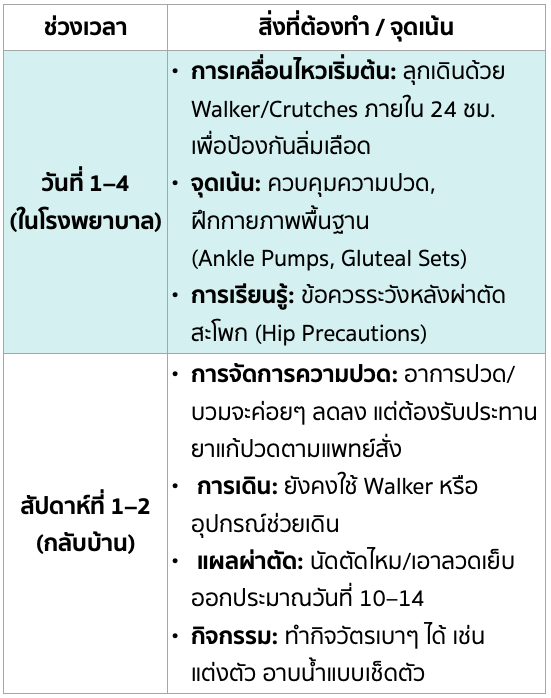
- Ankle Pumps (ปั๊มข้อเท้า): กระดกข้อเท้าขึ้น-ลง เพื่อช่วยเพิ่มการไหลเวียนโลหิตและป้องกันลิ่มเลือด
- Gluteal Sets (เกร็งก้น): เกร็งกล้ามเนื้อก้นค้างไว้ 5-10 วินาที แล้วคลาย ทำซ้ำเพื่อฟื้นฟูความแข็งแรงของกล้ามเนื้อสะโพกหลัก
- Quadriceps Sets (เกร็งหน้าขา): เกร็งกล้ามเนื้อหน้าขา (เหนือเข่า) เพื่อกดเข่าให้ราบกับเตียง ค้างไว้ 5-10 วินาที ทำซ้ำ
- Heel Slides (เลื่อนส้นเท้า): งอเข่าโดยการเลื่อนส้นเท้าไปตามพื้นเตียงหรือพื้นช้าๆ โดยที่ส้นเท้ายังสัมผัสพื้น (ให้งอเข่าอยู่ในพิสัยที่แพทย์กำหนดเพื่อไม่ให้งอสะโพกเกิน 90 องศา)
- Hip Abduction (กางขา): นอนราบและค่อยๆ กางขาข้างที่ผ่าตัดออกด้านข้างเล็กน้อยโดยให้ปลายเท้าชี้ขึ้นฟ้า
สถิติที่น่าสนใจ:
- ผลของ PT ต่อการเดิน: งานวิจัยพบว่า การทำกายภาพบำบัดที่มีการฝึกการทรงตัว (Balance) และการเดิน (Gait) อย่างเป็นระบบ ช่วยปรับปรุงการเดินของผู้ป่วยหลังผ่าตัดได้อย่างมีนัยสำคัญ
- การฟื้นฟูหลัง 6 สัปดาห์: ผู้ป่วยที่เข้าร่วมโปรแกรมฟื้นฟูอย่างสม่ำเสมอมักจะแสดงให้เห็นถึงการปรับปรุงที่สำคัญในเรื่องความปวดและการทำงานของข้อสะโพก ภายใน 6 สัปดาห์ หลังการผ่าตัด
9. ข้อห้ามและข้อควรระวัง: ท่าทางที่ควรหลีกเลี่ยงหลังผ่าตัด
ข้อควรระวังหลักหลังการผ่าตัดคือการป้องกัน ภาวะข้อสะโพกเทียมเคลื่อนหลุด (Dislocation) ซึ่งเป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดในช่วงแรกหลังผ่าตัด ขณะที่เนื้อเยื่อรอบๆ ข้อเทียมยังไม่แข็งแรงพอที่จะยึดข้อไว้ได้ ท่าทางที่ต้องหลีกเลี่ยงจะขึ้นอยู่กับเทคนิคการผ่าตัด ได้แก่:
ท่าทางที่ต้องหลีกเลี่ยงจะขึ้นอยู่กับเทคนิคการผ่าตัด ได้แก่:
ท่าทางที่ควรหลีกเลี่ยง (Hip Precautions):

การปรับเปลี่ยนกิจวัตรประจำวัน:
- การนั่ง: ควรนั่งบนเก้าอี้สูง มีที่วางแขน เพื่อช่วยพยุงตัวขึ้น-ลง
- การนอน: ควรนอนหงายเป็นหลักในช่วงแรก หากแพทย์อนุญาตให้นอนตะแคง ควรมีหมอนหนาระหว่างขาเพื่อป้องกันการไขว้ขา
- การอาบน้ำและเข้าห้องน้ำ: ควรใช้เก้าอี้นั่งอาบน้ำ และใช้โถสุขภัณฑ์แบบยกสูง (Elevated Toilet Seat)
สถิติที่น่าสนใจ:
- ช่วงเสี่ยงสูงสุด: การเคลื่อนหลุดของข้อสะโพกเทียม (Dislocation) มักเกิดขึ้นภายใน 3 เดือนแรก หลังการผ่าตัด
- อัตราการเคลื่อนหลุด: แม้จะแตกต่างกันไปตามเทคนิคการผ่าตัดและปัจจัยเสี่ยงของผู้ป่วย แต่โดยทั่วไป อัตราการเคลื่อนหลุดของข้อเทียมหลัก (Primary THA) อยู่ในช่วงประมาณ 1% ถึง 3% การทำตามข้อควรระวังจึงมีความสำคัญมากในช่วงการรักษาเบื้องต้นนี้
10. การฟื้นตัวหลังผ่าตัดเปลี่ยนข้อสะโพกเทียมใช้เวลานานแค่ไหน?
คำตอบหลักและภาพรวมของระยะเวลา:
การฟื้นตัวหลังการผ่าตัดเปลี่ยนข้อสะโพกเทียมแบ่งออกเป็นหลายช่วง โดยระยะเวลาที่ใช้ขึ้นอยู่กับสุขภาพโดยรวมของผู้ป่วย การปฏิบัติตามคำแนะนำของแพทย์ และความมุ่งมั่นในการทำกายภาพบำบัด
- การฟื้นตัวหลัก (Functional Recovery): ผู้ป่วยส่วนใหญ่มักจะสามารถกลับไปทำกิจวัตรประจำวันส่วนใหญ่ได้ (เช่น การเดินโดยไม่ใช้อุปกรณ์ช่วย การขับรถ) ภายใน 6 ถึง 12 สัปดาห์
- การฟื้นตัวเต็มที่ (Complete Recovery): การฟื้นฟูความแข็งแรงของกล้ามเนื้อโดยรอบและพลังงานที่สูญเสียไปจะใช้เวลาตั้งแต่ 6 เดือน ถึง 1 ปี โดยการปรับปรุงอาจดำเนินต่อไปได้อีกนานถึงหนึ่งปีหลังการผ่าตัด
สถิติที่น่าสนใจ:
- ผู้ป่วยส่วนใหญ่จะเริ่มรู้สึกถึงประโยชน์สูงสุดจากการผ่าตัด (เช่น การลดความปวด) ภายใน 3 เดือน หลังการผ่าตัด และการพัฒนาจะค่อยเป็นค่อยไปในช่วงที่เหลือของปี
10.1 ตารางเวลาการฟื้นตัวแบบสัปดาห์ต่อสัปดาห์ (สัปดาห์ที่ 1-2)
เป็นช่วงสำคัญของการเริ่มต้นฟื้นฟู การจัดการความปวด และการเรียนรู้ที่จะเคลื่อนไหวอย่างปลอดภัย
สถิติที่น่าสนใจ:
- การออกจากโรงพยาบาล: ปัจจุบันระยะเวลาพักในโรงพยาบาลเฉลี่ยลดลงอย่างมาก โดยหลายกรณีสามารถกลับบ้านได้ภายใน 1 ถึง 3 วัน หลังการผ่าตัด
10.2. การฟื้นตัวระยะกลาง: 1-3 เดือนหลังผ่าตัด
เป็นช่วงที่ความแข็งแรงและความมั่นคงของข้อสะโพกดีขึ้นอย่างเห็นได้ชัด ผู้ป่วยจะลดการพึ่งพาอุปกรณ์ช่วย และเริ่มกลับสู่กิจวัตรประจำวัน

สถิติที่น่าสนใจ:
- ผู้ป่วยส่วนใหญ่มากกว่า 80% สามารถกลับไปทำกิจวัตรประจำวันส่วนใหญ่ได้ภายใน 2-3 เดือน หลังการผ่าตัด
10.3. การฟื้นตัวเต็มที่: 6 เดือนถึง 1 ปี
เป็นช่วงของการเพิ่มความแข็งแรงและความทนทานของกล้ามเนื้อให้ได้มากที่สุด และการตัดสินใจกลับไปทำกิจกรรมที่หนักขึ้น

สถิติที่น่าสนใจ:
- ความเสี่ยงของการสึกหรอ: งานวิจัยบางชิ้นชี้ให้เห็นว่า ผู้ป่วยที่มีกิจกรรมทางกายในระดับสูง (High Activity Level) หลังการผ่าตัด อาจมีความเสี่ยงต่อการต้องผ่าตัดแก้ไข (Revision Surgery) เพิ่มขึ้น ประมาณ 2 เท่า เมื่อเทียบกับกลุ่มที่มีกิจกรรมทางกายต่ำ เนื่องจากข้อเทียมเกิดการสึกหรอเร็วกว่า
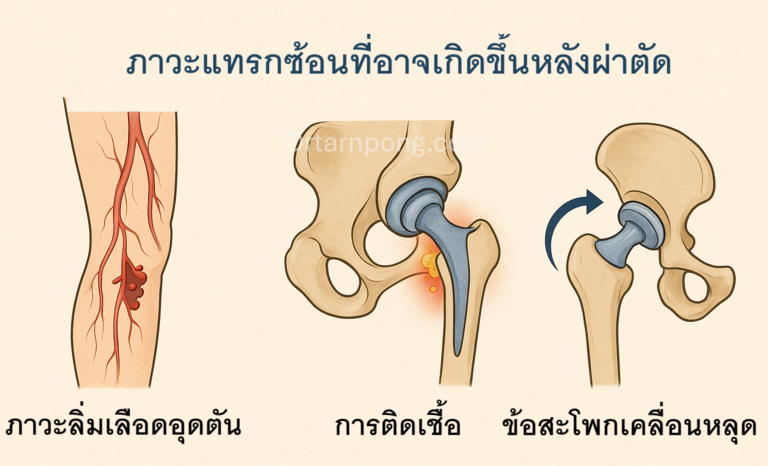
11. ภาวะแทรกซ้อนที่อาจเกิดขึ้นหลังผ่าตัดและวิธีป้องกัน
การผ่าตัดเปลี่ยนข้อสะโพกเทียมมีความปลอดภัยสูง แต่เช่นเดียวกับการผ่าตัดใหญ่ทั่วไป ภาวะแทรกซ้อนที่สำคัญและต้องเฝ้าระวัง ได้แก่:
💉 ลิ่มเลือดอุดตัน (Deep Vein Thrombosis - DVT)
ความสำคัญ: เป็นภาวะแทรกซ้อนที่พบบ่อยและอันตรายที่สุดหลังการผ่าตัดกระดูกและข้อ ซึ่งสามารถนำไปสู่ภาวะลิ่มเลือดอุดกั้นในปอด (Pulmonary Embolism - PE) ที่เป็นอันตรายถึงชีวิต
อาการ: บวม แดง ร้อน และปวดที่น่องหรือขา
วิธีป้องกันหลัก:
- การเคลื่อนไหวเร็วที่สุด: ผู้ป่วยควรเริ่มลุกเดินและทำกายภาพบำบัด ภายใน 24 ชั่วโมง หลังผ่าตัด
- ยาป้องกันลิ่มเลือด: ใช้ยาละลายลิ่มเลือดตามคำสั่งแพทย์ (มักให้เป็นเวลาหลายสัปดาห์หลังผ่าตัด)
- อุปกรณ์ช่วย: การใช้ถุงน่องรัด (Compression Stockings) หรือเครื่องปั๊มลมที่ขา (Sequential Compression Devices - SCDs)
สถิติที่น่าสนใจ:
- ก่อนมีการป้องกันด้วยยาและวิธีการเคลื่อนไหวที่ทันสมัย อัตราการเกิด DVT อาจสูงถึง 40%-60% แต่ด้วยการป้องกันอย่างเหมาะสม อัตรา DVT ที่มีอาการทางคลินิก (Symptomatic DVT) ในปัจจุบันลดลงเหลือประมาณ 1% -2%
🦠 การติดเชื้อที่ข้อเทียม (Prosthetic Joint Infection - PJI)
ความสำคัญ: แม้จะพบน้อยแต่เป็นภาวะแทรกซ้อนที่ร้ายแรงที่สุด อาจต้องผ่าตัดหลายครั้งเพื่อแก้ไขและอาจทำให้อวัยวะเทียมล้มเหลว
อาการ: มีไข้ ปวด บวม แดง และมีหนองไหลออกจากแผลผ่าตัด
วิธีป้องกันหลัก:
- การให้ยาปฏิชีวนะ: ให้ยาปฏิชีวนะทางหลอดเลือดดำก่อนการผ่าตัดและให้ต่อเนื่องหลังผ่าตัดระยะสั้น
- การดูแลแผล: รักษาแผลผ่าตัดให้แห้งและสะอาดอย่างเคร่งครัดตามคำแนะนำของแพทย์ และหลีกเลี่ยงการสัมผัสโดยไม่จำเป็น
- การจัดการโรคประจำตัว: ควบคุมระดับน้ำตาลในเลือดให้ดีในผู้ป่วยเบาหวาน เพราะเป็นปัจจัยเสี่ยงสำคัญ
สถิติที่น่าสนใจ:
- อัตราการติดเชื้อหลังการเปลี่ยนข้อสะโพกเทียมหลัก (Primary THA) โดยทั่วไปอยู่ที่ประมาณ น้อยกว่า 1%-2%
🤸 ข้อสะโพกเคลื่อนหลุด (Dislocation)
ความสำคัญ: เกิดขึ้นเมื่อส่วนหัวของข้อเทียมหลุดออกจากเบ้า เป็นภาวะที่เจ็บปวดและต้องเข้ารับการรักษาในห้องฉุกเฉิน
อาการ: ปวดรุนแรง ไม่สามารถขยับขาได้ ขาอาจดูสั้นลงหรือบิดไปในทิศทางที่ผิดปกติ
วิธีป้องกันหลัก:
- การทำตามข้อห้าม: ปฏิบัติตาม ข้อควรระวังของสะโพก (Hip Precautions) อย่างเคร่งครัด (ดูรายละเอียดในหัวข้อก่อนหน้า) โดยเฉพาะในช่วง 3 เดือนแรก หลังผ่าตัด
- การทำกายภาพบำบัด: สร้างความแข็งแรงของกล้ามเนื้อรอบสะโพก โดยเฉพาะกล้ามเนื้อก้น (Gluteus Medius/Minimus) เพื่อช่วยพยุงข้อต่อ
สถิติที่น่าสนใจ:
- อัตราการเคลื่อนหลุดของข้อสะโพกเทียมโดยรวมอยู่ที่ประมาณ 1%-3% โดยส่วนใหญ่มักเกิดขึ้นในช่วง 3 เดือนแรก หลังผ่าตัด